Антитромботическая терапия при инфаркте миокарда. Тромболитическая терапия при инфаркте миокарда.
- Антитромботическая терапия при инфаркте миокарда. Тромболитическая терапия при инфаркте миокарда.
- Антикоагулянты при инфаркте миокарда. Ингибиторы АПФ при инфаркте миокарда
- Гепарин при инфаркте миокарда рецепт. Фармакологическое действие
- Антикоагулянты препараты. При каких обстоятельствах врач рекомендует пероральные антикоагулянты?
- Дозировка гепарина при инфаркте миокарда. Гепарин р-р - БИОК - инструкция по применению
- Гепарин при окс доза. Лечение (амбулатория)
- Антиагреганты при ишемической болезни сердца: состояние проблемы
- Стрептокиназа при инфаркте миокарда. Фармакодинамика:
Антитромботическая терапия при инфаркте миокарда. Тромболитическая терапия при инфаркте миокарда.
• Существует четкая зависимость между временем начала тромболитической терапии и прогнозом пациентов . Так лечение, проведенное в интервале от 30 до 60 минут с момента начала симптомов, привело к спасению 60-80 жизней пациентов на 1000 больных к 35 дню наблюдения, а ТЛТ, выполненная на 1-3 час. болезни, - 30-50 спасенных жизней на 1000 пациентов.
• Однако лишь 11% пациентов, нуждающихся в тромболитической терапии , получили ее к 3 часу болезни!
В методических рекомендациях Европейского общества кардиологов (1996) предлагается проводить тромболитическую терапию до 12-го часа от начала заболевания. Следует помнить, чтобы период от начала лечения был минимальным. Назначение тромболитиков после 12 часов нецелесообразно.
Показания к тромболитической терапии сформулированы достаточно четко. Это типичный ангинозный приступ длительностью от 30 мин. и более, сопровождающийся ЭКГ-признаками, развивающегося ИМ:
• подъем сегмента ST над изоэлектрической линией не менее чем на 1 мм в одном из отведений от конечностей, или
• не менее чем на 2 мм в двух последовательных грудных отведениях, или
• вновь развившаяся блокада обеих левых ветвей пучка Гиса (блокада левой ножки пучка Гиса).
• При атипической клинической картине дебюта ИМ, но при наличии характерных изменений ЭКГ, ТЛТ терапия может быть рекомендована.
Новое понятие современной кардиологии - « прерванный инфаркт миокарда » - полное отсутствие или незначительная зона некроза миокарда после ишемии. Это состояние описывается как:
• 1) полное прекращение элевации сегмента ST и последующий за терапией возврат его вниз до • 2) концентрация КФК к концу 1-х суток не превышает более чем в 2 раза ее верхнюю норму.
• Прослежена четкая зависимость между временем начала лечения и числом «прерванных ИМ», а также выраженностью изменений ЭКГ и выживаемостью к 30 дню болезни.
• Начало терапии в течение 1 часа болезни позволяет прервать 25% ИМ с элевацией сегмента ST, на 2-3 час болезни - 14%, а терапия на 3^4 часу болезни у 10% пациентов.
Используемые тромболитики при тромболитической терапии
Стрептокиназа - 1,5 млн. ед. за 30-60 мин. на 100 мл физраствора или 5% глюкозы.
Альтеплаза - фибирин-специфический агент - может назначаться после 4 часов, может повторно назначаться при явлениях рестеноза.
Новые рекомбинантные (продукт генной инженерии) тканевые активаторы плазминогена позволяют осуществлять в/в болюсное введение - ланатеплаза, ретеплаза, тенектеплаза.
Тенектеплаза - рекомендована для болюсного введения на догоспитальном этапе.
Вместе с тем даже при типичном ангинозном приступе, не сопровождающемся динамикой ЭКГ, или если эти изменения касаются зубца Т (включая инверсию) или депрессии сегмента ST, ТЛТ не показана.
На эффективность тромболитической терапии влияет и время суток - реканализация происходит хуже в утренние часы, т.е. тогда, когда реактивность тромбоцитов и процессов коагуляции, а также вязкость крови, вазомоторный тонус и естественное ингибирование фибринолиза имеют свои максимальные суточные показатели.
Выявляемое при стандартной ЭКГ быстрое снижение более чем на 80% ранее повышенного уровня сегмента ST позволяет точно определить больных с хорошим прогнозом при ИМ. Эти больные в дальнейшем не нуждаются в дополнительных лечебных мероприятиях. Напротив, отсутствие существенного снижения повышенного уровня сегмента ST не более чем на 20% с высоким уровнем достоверности указывает на отсутствие успешной реканализации коронарных сосудов.
Антикоагулянты при инфаркте миокарда. Ингибиторы АПФ при инфаркте миокарда
Современные представления об оптимальном использовании иАПФ в ранние сроки ИМ основаны на их способности реверсировать процессы ремоделирования желудочков и устранять дисфункцию эндотелия.
Расширение (растяжение) зоны инфаркта миокарда и так называемое «ремоделирование» при больших инфарктах миокарда начинается с первых минут. Чем больше размеры ишемии и некроза, тем более выражена гиперкинезия непораженных отделов и увеличение размеров левого желудочка. Постепенно, несмотря на увеличение конечно диастолического объема, начинается прогрессивное снижение ударного объема и сердечного выброса. Ингибиторы АПФ могут предотвратить или замедлить этот процесс.
Использование иАПФ в первые часы инфаркта миокарда позволяет улучшить результаты вторичной профилактики: снизить частоту развития повторного ИМ, сердечной недостаточности и внезапной смерти.
Наибольшую пользу от применения иАПФ с первых суток инфаркта миокарда (как с подъемами сегмента ST, так и без них) получают больные:
• с обширным (передним) ИМ;
• с существенным уменьшением сократительной функции левого желудочка (фракция выброса по ЭХОКГ менее 40%);
• с клиническими проявлениями сердечной недостаточности. Рекомендуется:
• при сохраняющейся артериальной гипертензии;
• больным сахарным диабетом.
Наиболее целесообразно использовать в первые сутки каптоприл (от 6,25 до 100 мг), рамиприл (от 2 мг до 10 мг), лизиноприл (от 2 мг до 10 мг), очень привлекательной выглядит терапия зофеноприлом (стартовая доза 7,5 мг 2 раза, целевая - 30 мг 2 раза в день).
Гепарин при инфаркте миокарда рецепт. Фармакологическое действие
Механизм действия гепарина натрия основан, прежде всего, па его связывании с антитромбином III, который является естественным ингибитором активированных факторов свертывания крови - IIа (тромбина), IXa, Ха, XIa и ХIIа. Гепарин натрия связывается антитромбином III и вызывает конформационные изменения в его молекуле. В результате ускоряется связывание антитромбина III с факторами свертывания крови IIа (тромбином), IXa, Ха, XIa и ХIIа и блокируется их ферментативная активность. Связывание гепарина натрия с антитромбином III имеет электростатическую природу и в значительной степени зависит от длины и состава молекулы (для связывания гепарина натрия с антитромбином III необходима пента-сахаридная последовательность, содержащая 3-О-сульфатированный глюкозамин).
Наибольшее значение имеет способность гепарина натрия в комплексе с антитромбином III ингибировать факторы свертывания IIа (тромбин) и Ха. Отношение активности гепарина натрия в отношении фактора Ха к его активности в отношении фактора IIа составляет 0,9-1.1. Гепарин натрия снижает вязкость крови, уменьшает проницаемость сосудов, стимулированную брадикинином, гистамином и другими эндогенными факторами, и препятствует, таким образом, развитию стаза. Гепарин натрия способен сорбироваться на поверхности мембран эндотелия и форменных элементов крови, увеличивая их отрицательный заряд, что препятствует адгезии и агрегации тромбоцитов. Гепарин натрия замедляет гиперплазию гладких мышц, активирует липопротеинлипазу и, таким образом, оказывает гиполипидемическое действие и препятствует развитию атеросклероза.
Гепарин натрия связывает некоторые компоненты системы комплемента, снижая ее активность, препятствует кооперации лимфоцитов и образованию иммуноглобулинов, связывает гистамин, серотонин (то есть обладает противоаллергическим эффектом). Гепарин натрия увеличивает почечный кровоток, повышает сопротивление сосудов мозга, уменьшает активность мозговой гиалуронидазы, снижает активность сурфактанта в легких, подавляет чрезмерный синтез альдостерона в коре надпочечников, связывает адреналин, модулирует реакцию яичников на гормональные стимулы, усиливает активность паратгормона. В результате взаимодействия с ферментами гепарин натрия может увеличивать активность тирозингидроксилазы мозга, пепсиногена, ДНК-полимеразы и снижать активность миозиновой АТФазы, пируваткиназы, PНK-полимеразы, пепсина. Клиническое значение этих эффектов гепарина натрия остается неопределенным и недостаточно изученным.
При остром коронарном синдроме без стойкого подтема сегмента ST на ЭКГ (нестабильная стенокардия, инфаркт миокарда без подтема сегмента ST) гепарин натрия в комбинации с ацетилсалициловой кислотой снижает риск развития инфаркта миокарда и смертность. При инфаркте миокарда с подъемом сегмента SТ на ЭКГ гепарин натрия эффективен при первичной чрескожиой коронарной реваскуляризации в комбинации с ингибиторами гликопротеиновых IIb/IIIa рецепторов и при тромболитической терапии стрептокиназой (увеличение частоты реваскуляризации).
В высоких дозах гепарин натрия эффективен при тромбоэмболии легочной артерии и венозном тромбозе, в малых - эффективен для профилактики венозных тромбоэмболии, в том числе, после хирургических операций.
После внутривенного введения действие препарата наступает практически сразу, не позднее 10-15 минут и длится недолго - 3-6 ч. После подкожного введения действие препарата начинается медленно - через 40-60 мин, но длится 8 ч. Дефицит антитромбина III в плазме крови или в месте тромбоза может уменьшить аитикоагулянтный эффект гепарина натрия.
Антикоагулянты препараты. При каких обстоятельствах врач рекомендует пероральные антикоагулянты?
Чтобы предотвратить рост тромбов при венозном тромбозе, чаще всего используются пероральные антикоагулянты. Их также принимают после тромбоэмболии легочной артерии и в кардиологии – в качестве профилактической меры в кардиологии у пациентов с сердечной аритмией, определяемой как пароксизмальная и стойкая фибрилляция предсердий. В этих случаях цель лечения – избежать образования тромбов в полостях сердца. Эти препараты также используются у пациентов после кардиохирургических процедур имплантации искусственных клапанов сердца.
Пероральные антикоагулянты с большей вероятностью, чем препараты других классов, вызывают осложнения, требующие пребывания в больнице, особенно если они используются без назначения врача. В то же время антикоагулянты – это препараты, которые часто невозможно заменить, и они часто спасают жизнь пациента.
Чтобы применение таких лекарств было эффективным и безопасным, необходимо тесное сотрудничество с врачом и просвещение пациента и его родственников. Важно, чтобы каждый человек, проходящий лечение, понимал, как действуют эти препараты и как контролировать лечение в лаборатории.
Наиболее частые показания к применению антикоагулянтов:
- лечение и профилактика венозной тромбоэмболии и тромбоэмболии легочной артерии;
- нарушения сердечного ритма (фибрилляция предсердий);
- состояние после операции по имплантации искусственных сердечных клапанов;
- наличие сгустков в одной из полостей сердца;
- состояние после имплантации некоторых сосудистых протезов;
- некоторые формы чрезмерного свертывания крови, известные как тромбофилия;
- тромбоз артерий (чаще всего нижних конечностей).
Дозировка гепарина при инфаркте миокарда. Гепарин р-р - БИОК - инструкция по применению
Официальная инструкция, зарегистрированная Минздравом РФ (по grls.rosminzdrav.ru)
См. откуда получены инструкции МЕДИ РУ
Регистрационный номер
ЛП-004117
Торговое наименование препарата
Гепарин
Международное непатентованное наименование
Гепарин натрия
Лекарственная форма
раствор для внутривенного и подкожного введения
Состав
Состав на 1 мл:
Действующее вещество:
Гепарин натрия - 5000 ME
Вспомогательные вещества:
Спирт бензиновый - 9,0 мг
Натрия хлорид - 3,4 мг
Вода для инъекций - до 1 мл
Описание
Бесцветная или светло-желтого цвета жидкость.Фармакотерапевтическая группа
Антикоагулянт прямого действия
Код АТХ
B01AB01
Фармакодинамика:
Антикоагулянт прямого действия. Относится к группе среднемолекулярных гепаринов, замедляет образование фибрина. Антикоагулянтный эффект обнаруживается in vitro и in vivo, наступает непосредственно после внутривенного применения.
Механизм действия гепарина основан на связывании с антитромбином III - ингибитором активированных факторов свертывания крови IXa, Ха, ХIа, ХIIа и тромбина (активированного фактор свертывания крови II(IIа)), особенно важной является способность ингибировать тромбин и активированный фактор X. Увеличивает почечный кровоток; повышает сопротивление сосудов мозга, уменьшает активность мозговой гиалуронидазы, активирует липопротеинлипазу и обладает гиполипидемическим действием. Снижает активность сурфактанта в легких, подавляет чрезмерный синтез альдостерона в коре надпочечников, связывает адреналин, модулирует реакцию яичников на гормональные стимулы, усиливает активность паратгормона. В результате взаимодействия с ферментами может увеличивать активность тирозингидроксилазы мозга, пепсиногена, ДНК-полимеразы и снижать активность миозиновой АТФазы, пируваткиназы, РНК-полимеразы, пепсина.
У пациентов с ишемической болезнью сердца (в комбинации с ацетилсалициловой кислотой) снижает риск развития острых тромбозов коронарных артерий, инфаркта миокарда и внезапной смерти. Уменьшает частоту повторных инфарктов и летальность пациентов, перенесших инфаркт миокарда.
В высоких дозах эффективен при тромбоэмболиях легочной артерии и венозном тромбозе, в малых - для профилактики венозных тромбоэмболий, в том числе после хирургических операций.
Антикоагулянтное действие при однократном внутривенном введении развивается через несколько минут и продолжается до 4-5 ч. При подкожном введении действие начинается через 20-30 мин и продолжается 12 ч и больше (в зависимости от дозы). Для нефракционированного стандартного гепарина соотношение антиагрегантной активности (антифактора Ха) и антикоагулянтной активности (АЧТВ - активированное частичное тромбопластиновое время) составляет 1:1.
Дефицит антитромбина III в плазме крови или в месте тромбоза может снижать антитромботический эффект гепарина натрия.
Фармакокинетика:
После внутривенного введения максимальная концентрация (Сmax) достигается практически сразу, после подкожного введения через 4-5 ч. Связь с белками плазмы - до 95 %, объем распределения очень маленький - 0,06 л/кг (не покидает сосудистое русло из-за сильного связывания с белками плазмы). Не проникает через плаценту и в грудное молоко.
Интенсивно захватывается эндотелиальными клетками и клетками мононуклеарно- макрофагальной системы (клетками ретикуло-эндотелиапьной системы), концентрируется в печени и селезенке. Метаболизируется в печени с участием N-десульфамидазы и гепариназы тромбоцитов, включающейся в метаболизм гепарина на более поздних этапах. Участием в метаболизме тромбоцитарного фактора IV (антигепаринового фактора), а также связывание гепарина системой макрофагов объясняют быструю биологическую инактивацию и кратковременность действия. Десульфатированные молекулы под воздействием эндогликозидазы почек превращаются в низкомолекулярные фрагменты. Период полувыведения препарата (Т1/2) составляет от 1 до 6 ч (в среднем - 1,5 ч); увеличивается при ожирении, печеночной и/или почечной недостаточности; уменьшается при тромбоэмболии легочной артерии, инфекциях, злокачественных опухолях. Выделяется почками, преимущественно в виде неактивных метаболитов, и только при введении высоких доз возможно выведение (до 50 %) в неизмененном виде. Не выводится посредством гемодиализа.
Гепарин при окс доза. Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
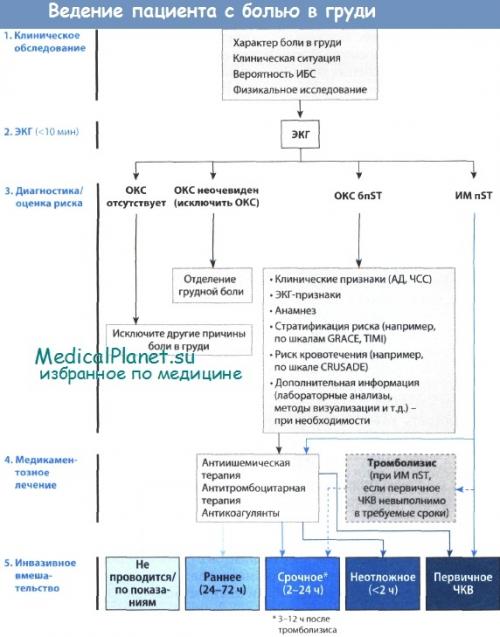
Тактика лечения. Тактика лечения на догоспитальном этапе направлена на своевременную диагностику ОКС, оказание неотложной помощи, предотвращение развития осложнение, транспортировка в профильную клинику.
Немедикаментозное лечение: нет
Медикаментозное лечение
Первичные терапевтические мероприятия:
1. Оксигенотерапия при сатурации кислорода менее 90% или выраженной одышке(I A).
2. β-блокаторы . Раннее назначение β-блокаторов рекомендуется пациентам с симптомами ишемии при отсутствии противопоказаний. β-адреноблокаторы назначаются максимально рано при симптомах ишемии у пациентов без противопоказаний (острая СН III–IV классов по Killip). β-блокаторы конкурентно ингибируют миокардиальные эффекты циркулирующих катехоламинов и снижают потребление кислорода миокардом за счет снижения ЧСС, АД и сократимости миокарда (I B).
Следует избегать раннего назначения β-блокаторов у больных, если не известна сократимость миокарда. β-блокаторы не следует назначать пациентам с симптомами, возможно, связанными с коронарным спазмом или приемом кокаина, так как они могут способствовать спазму, способствуя α-опосредованной вазоконстрикции, противопоставляемой β-опосредованной вазодилатации.
3. Нитраты при ОКСбпSTприменяются только при наличии болевого синдрома и САД >90 мм.рт.ст. Внутривенное введение нитратов более эффективно, чем сублингвальный прием, в отношении уменьшения симптомов ангинозной боли и регрессии депрессии сегмента ST. Доза нитратов должна увеличиваться под тщательным контролем АД до тех пор, пока симптомы стенокардии не исчезнут, а у пациентов с артериальной гипертензией, сердечной недостаточностью - до нормализации АД или пока не появятся побочные эффекты (в частности, головная боль или гипотензия). Для в/в введения 10мг нитроглицерина разводят в 100 мл физиологического раствора, начинают введение с начальной скоростью 6-8 капель в мин до 30 в мин под контролем АД до купирования симптомов или появления побочных эффектов(I C).
При отсутствии нитратов для внутривенного ведения используются формы нитроглицерина в таблетках 0,5 мг или в аэрозоле 0,4 мг (1доза), с повторным использованием через 3-5 мин при неэффективности и при отсутствии противопоказаний (САД 1. ИМ правого желудочка
2. САД 100 мм.рт.ст.
3. Предшествующий прием ингибиторов фосфодиэстеразы 5типа
(т. е. в течение 24 ч для силденафила или 48 ч для тадалафила).
4. Наркотические анальгетики. При интенсивном длительном болевом синдроме в грудной клетке возможно применение морфина (в/в или п/к) (I A).
5. Блокаторы кальциевых каналов. У пациентов с предполагаемой/подтвержденной вазоспастической стенокардией назначаются блокаторы кальциевых каналов и нитраты, назначения β-блокаторов в этом случае нужно избегать (IIa B).
6. Ацетилсалициловая кислота. АСК при первичном осмотре пациента с подозрением на ОКС назначается в нагрузочной дозе 150–300 мг не с «кишечнорастворимым» покрытием (I A).
7. Ингибиторы Р2Y12-рецепторов тромбоцитов . Назначение второго антиагрегантав дополнение к АСК при высокой вероятности ОКС:
Тикагрелор в нагрузочной дозе 180 мг рекомендуется при отсутствии противопоказаний (внутричерепное кровоизлияние в анамнезе или продолжающееся кровотечение) у всех пациентов с ОКСбпST умеренного и высокого риска (с повышенным уровнем тропонина) (I A)
или
Клопидогрел в нагрузочной дозировке 300 мг (если предполагается консервативная стратегия) или 600 мг (если предполагается инвазивная стратегия) рекомендован пациентам, которые не могут принимать тикагрелор или нуждаются в дополнительном назначении непрямых антикоагулянтов (фибрилляция предсердий) (I B).
8 . Антикоагулянтная терапия назначается всем пациентам при установлении диагноза ОКС. В качестве антикоагулянтов в острой фазе ОКСбпST допустимо применение одного из следующих препаратов:
– фондапаринукс (п/к введение) (I B);
– низкомолекулярный гепарин (эноксапарин, в/в болюс и п/к введение)(I B);
– НФГ (должен вводиться только в/в) (I B);
Фондапаринукс (2,5 мг/сут п/к) рекомендуется как препарат, имеющий оптимальный профиль эффективность/безопасность у пациентов с ОКСбпST вне зависимости от выбранной тактики лечения. При невозможности назначения фондапаринукса альтернативой для проведения антикоагулянтной терапии являются эноксапарин или НФГ. Не допускается смена одного назначенного вида гепарина на другой, поскольку это повышает риск развития кровотечений.
Перечень основных лекарственных средств:
1. Кислород для ингаляций (медицинский газ)
2. Метопролол тартрат (ампулы 1% 5,0мл; таблетка 50 мг)
3. Нитроглицерин* (раствор 0,1% для инъекций в ампулах по 10мл; таблетка 0,0005 г или аэрозоль).
4. Морфин (раствор для инъекций в ампуле 1% по 1,0 мл)
5. Ацетилсалициловая кислота (таблетка, 500 мг)
6. Тикагрелор (таблетка, 90 мг)
7. Клопидогрель (таблетка, 75 мг)
8. Фондапаринукс (шприц 0,5мл 2,5 мг)
9. Эноксапарин натрия (шприц 0,2 и 0,4 мл)
10. НФГ (5000 МЕ, флаконы)
11. Физиологический раствор (0,9% 200 мл, флакон)
Перечень дополнительных лекарственных средств:
1. Атропина сульфат (ампулы 0,1% 1 мл)
2. Амиодарон (ампулы 3 мл, 150 мг)
3. Амлодипинабезилат (таблетка, 5,10 мг)при вазоспастической стенокардии
4. Изоптин (ампулы 2 мл, 5 мг) при противопоказаниях к β-блокаторам
5. Лидокаин гидрохлорид (ампулы 10% 2 мл), при отсутствии амиодарона.
6. Добутамин* (флакон 20 мл, 250 мг; ампулы 5% 5 (концентрат для вливаний), при отсутствии дофамин (ампулы 0,5% или 4%, 5 мл)
7. Дофамин (ампулы 0,5% или 4%, 5 мл)
8. Норадреналина гидротартрат* (ампулы 0,2% 1 мл)
9. Адреналина гидрохлорид (ампулы 0,1% 1 мл)
При развитии осложнений перечень лекарственных препаратов см. в соответствующем протоколе диагностики и лечения.
Алгоритм действий при неотложных ситуациях :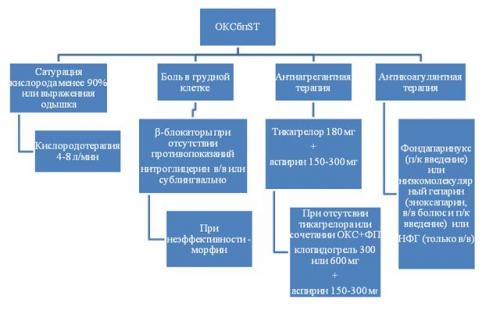 Другие виды лечения: не предусмотрено.
Другие виды лечения: не предусмотрено.
Показания для консультации специалистов: не предусмотрено, кроме возможно экстренной - кардиолога.
Профилактические мероприятия – скрининг на раннее выявление дислипидемии, АГ, СД и ИБС с оценкой предтестовой вероятности и проведением нагрузочного тестирования, при необходимости с визуализацией (стресс-ЭКГ, стресс ЭхоКГ, МРТ и др.) при выявлении высокого ишемического риска своевременное направление в специализированные центры на диагностическую КАГ (так же см. протоколы диагностики и лечения стабильной стенокардии напряжения, артериальной гипертонии, сахарного диабета).
Мониторинг состояния пациента : (карта наблюдения за пациентом, индивидуальная карта наблюдения пациента, индивидуальный план действий) - не предусмотрен.
Индикаторы эффективности лечения :
1. Соблюдение временных интервалов при диагностике ОКС (регистрация и интерпретация ЭКГ в течение 2. Проведение первичных терапевтических мероприятий (пункт 4).
3. Незамедлительная транспортировка в профильный стационар 4. Повышение осведомленности населения о признаках острого сердечного приступа и необходимости обращения «103».
Антиагреганты при ишемической болезни сердца: состояние проблемы
.В.В.Косарев, С.А.Бабанов
ГОУ ВПО «Самарский государственный медицинский университет»
Ишемическая болезнь сердца (ИБС), являющаяся одной из важнейших медицинских проблем XXI века, известна человечеству на протяжении многих столетий. Еще в 1772 г. английский врач У.Геберден (W.Heberden) в своем докладе Лондонскому Королевскому обществу подробно и точно охарактеризовал клиническую картину грудной жабы (геберденова грудная жаба - angina pectoris): «…У тех, кто подвержен ей , при ходьбе, особенно после еды, возникают болезненные, наиболее неприятные ощущения в груди, которые, кажется, отнимут жизнь, если только усилятся или продолжатся, но стоит остановиться, как эта скованность исчезает. Во всех других отношениях пациенты в начале этой болезни чувствуют себя хорошо и, как правило, отсутствует укороченное дыхание, от которого это состояние полностью отличается». Геберден отмечал, что стенокардия может возникнуть при дефекации, волнении, в покое, в положении лежа; зимой заболевание протекает тяжелее, чем летом, и им чаще болеют пожилые мужчины с избыточной массой тела; описывал иррадиацию боли в левую руку и случаи внезапной смерти во время приступа. В 1909 г. на I съезде российских терапевтов было дано классическое описание клинической картины инфаркта миокарда (ИМ) в докладе выдающихся русских терапевтов В.П.Образцова и Н.Д.Стражеско «К симптоматологии и диагностике тромбоза коронарных артерий». В настоящее время в начале XXI века тромботические осложнения атеросклероза (ИБС, ИМ, инсульт) являются ведущими среди заболеваний, характеризующих фенотип современного больного, наряду с сахарным диабетом и хронической обструктивной болезнью легких. Ежегодно в Российской Федерации от сердечнососудистых заболеваний умирают более 1 млн человек, т.е. примерно 700 человек на 100 тыс. населения. ИБС часто развивается у трудоспособных, творчески активных лиц, существенно ограничивая их социальную и трудовую активность, усугубляя социально-экономические проблемы в обществе .
Стрептокиназа при инфаркте миокарда. Фармакодинамика:
При соединении стрептокиназы с профибринолизином (плазминогеном) образуется комплекс, активирующий его переход в крови или в кровяном сгустке в фибринолизин (плазмин) - протеолитический фермент, растворяющий волокна фибрина в кровяных сгустках и тромбах, вызывающий деградацию фибриногена и других плазменных протеинов, в том числе факторов свертывания V и VII. Растворяет тромбы, действуя как на их поверхности, так и изнутри. Наиболее эффективен при свежих сгустках фибрина (до ретракции).
При в/в введении фибринолитический эффект достигает максимума через 45 минут. После окончания инфузии действие препарата продолжается в течение нескольких часов, удлинение тромбинового времени сохраняется до 24 часов вследствие одновременного снижения фибриногена и увеличения числа циркулирующих продуктов деградации фибрина и фибриногена. При интракоронарном введении тромболизис наступает через 1 час.
Восстанавливает проходимость тромбированных кровеносных сосудов, позволяя снизить частоту летальных исходов и/или избежать срочного хирургического вмешательства. При внутривенном введении снижает артериальное давление (АД) и общее периферическое сопротивление сосудов с последующим уменьшением минутного объема крови (МОК), у больных с хронической сердечной недостаточностью улучшает функцию левого желудочка.
Применение ЭБЕРКИНАЗЫ при остром инфаркте миокарда восстанавливает коронарный кровоток, способствует сокращению размера инфаркта, снижает вероятность развития сердечной недостаточности и кардиогенного Щока.
При тромбозе глубоких вен конечностей введение ЭБЕРКИНАЗЫ позволяет достигнуть лизиса тромбов менее чем за 72 часа, предупреждая на длительный срок развитие постфлебитического синдрома.
Препарат восстанавливает кровоток в артериовенозном анастомозе, устраняя тромбоз сосудистого доступа, наблюдаемый у .70 % пациентов с терминальной стадией, хронической почечной недостаточности (ТХПН), находящихся на программном гемодиализе.
Стрептокиназа активирует не только тканевой фибринолиз (действие направлено на растворение тромба - тромболизис), но и системный фибринолиз (расщепление фибриногена крови), в связи с этим может развиться кровотечение (вследствие гипофибриногенемии).
Стрептокиназа - стрептококковый белок с антигенными свойствами, поэтому возможна ее нейтрализация в организме соответствующими антителами. В такой ситуации ускорение фибринолиза достигается введением избыточных (необходимых для нейтрализации антител) количеств стрептокиназы.