Полное восстановление после COVID-19: советы и рекомендации
- Полное восстановление после COVID-19: советы и рекомендации
- Связанные вопросы и ответы
- Какие физические упражнения помогут мне восстановиться после коронавируса
- Существуют ли особенности в питании для восстановления после COVID-19
- Как влияет психологическое состояние на процесс восстановления после коронавируса
- Сколько времени может занять полное восстановление после перенесенного COVID-19
- Какие лекарственные препараты помогут мне быстрее выздороветь после коронавируса
- Есть ли особенности в режиме сна для восстановления организма после COVID-19
- Какие психологические методики помогут справиться с постковидным синдромом
- Как избегать рецидивов и препятствовать повторной инфекции после перенесенного коронавируса
- Могут ли физиотерапевтические процедуры ускорить процесс восстановления после COVID-19
Полное восстановление после COVID-19: советы и рекомендации
Основная программа реабилитации после COVID-19 направлена в первую очередь на восстановление легких после пневмонии. Именно эти органы принимают на себя главный удар, и отрицательный тест ПЦР после лечения вовсе не говорит, что болезнь прошла, не оставив никакого следа. Легочная ткань еще долго «приходит в себя» после встречи с этим коварным вирусом. Так, стенки альвеол – тех мельчайших структур, которые обеспечивают дыхание, насыщая кровь кислородом и выводя из нее углекислый газ, утрачивают эластичность. Поэтому после коронавируса они не могут полноценно раздуваться, а значит, начинает страдать жизненно важный газообмен. Как итог в крови содержание кислорода снижено, а углекислоты – повышено. Поэтому у переболевшего человека еще долго сохраняется одышка и сниженная переносимость физических нагрузок.
Чтобы уменьшить риски такого неблагоприятного сценария, пульмонологи советуют начинать реабилитацию легких еще в остром периоде заболевания. Как только активность воспалительного процесса начнет снижаться, сразу необходимо переходить к дыхательной гимнастике. Также важно придавать телу возвышенное положение, чтобы легкие могли лучше расправляться. Если сидеть очень тяжело, то под головной конец следует подкладывать несколько подушек. Когда состояние улучшится, то вместо того, чтобы лежать в кровати, лучше сидеть или неспешно ходить. Для тренировки легких также подойдут такие простые процедуры, как, например, надувание воздушных шариков.
В программу реабилитации стоит добавить также вибрационный массаж, если кашель сохраняется длительное время. Эта процедура представляет собой ритмичные постукивания кулаками по спине в проекции легких, которые улучшают отхождение мокроты. После лабораторного выздоровления полезны умеренные физические нагрузки аэробного типа (пешие прогулки, неспешная велосипедная езда и т.д.), диетическое питание с повышенным содержанием белка и клетчатки, а также пребывание в соляных комнатах. В летнее время хорошо отправляться на морские курорты. Они позволят не только отдохнуть, но и оздоровить организм.
Средний период реабилитации легких после коронавируса составляет 2 месяца. Если по прошествии этого времени одышка сохраняется, а умеренные физические нагрузки вызывают сильную усталость, необходимо проконсультироваться с врачом и пройти повторное обследование. Возможно, программу реабилитации придется пересмотреть и усилить.
Связанные вопросы и ответы:
1. Какие основные правила следует соблюдать для быстрого восстановления после перенесенного коронавируса
- Для быстрого восстановления после перенесенного коронавируса необходимо придерживаться рекомендаций врачей, принимать все назначенные медикаменты, обеспечивать себе достаточный отдых и сон, а также правильно питаться. Важно следить за своим физическим и психологическим состоянием, избегать стрессовых ситуаций и постепенно увеличивать нагрузку на организм.
2. Какую роль играет здоровое питание в процессе восстановления после коронавируса
- Здоровое питание играет важную роль в процессе восстановления после коронавируса, поскольку организму требуются питательные вещества для восстановления иммунитета и сил. Рекомендуется употреблять больше фруктов, овощей, белковых продуктов, здоровых жиров, а также пить достаточное количество воды. Важно исключить из рациона вредные продукты, которые могут замедлить процесс выздоровления.
3. Как организовать рацион, чтобы ускорить процесс восстановления после коронавируса
- Для ускорения процесса восстановления после коронавируса рекомендуется разнообразить рацион, включив в него продукты с высоким содержанием витаминов и минералов. Важно употреблять пищу, богатую антиоксидантами, которые помогут организму бороться с последствиями болезни. Также стоит придерживаться правильного режима питания, не пропускать приемы пищи и следить за балансом макро- и микроэлементов.
4. Какую роль играет физическая активность в процессе восстановления от коронавируса
- Физическая активность играет важную роль в процессе восстановления от коронавируса, поскольку помогает укрепить иммунитет, улучшить кровообращение и общее самочувствие. Рекомендуется заниматься легкими физическими упражнениями, гулять на свежем воздухе, заниматься йогой или пилатесом. При этом не следует перегружать организм и важно проконсультироваться с врачом о допустимой нагрузке.
5. Какие методы психологической поддержки помогут быстрее восстановиться после коронавируса
- Для быстрого восстановления после коронавируса важна не только физическая, но и психологическая поддержка. Рекомендуется общаться с близкими, делиться своими чувствами, заниматься релаксацией и медитацией, а также заниматься хобби, которые приносят удовольствие. Для поддержки психического здоровья также полезны психологические консультации и групповые занятия.
6. Насколько важно соблюдать рекомендации врачей для успешного восстановления после коронавируса
- Соблюдение рекомендаций врачей является важным условием для успешного восстановления после коронавируса, поскольку они учитывают индивидуальные особенности пациента и помогают избежать осложнений. Врачи могут назначить необходимое лечение, контролировать динамику выздоровления, рекомендовать оптимальный режим дня и питания. Поэтому важно доверять специалистам и следовать их указаниям для быстрого и полноценного восстановления.
Какие физические упражнения помогут мне восстановиться после коронавируса

На этапе ухудшения состояния есть обычно не хочется. А надо! Организм тратит массу сил на борьбу с инфекцией, и очень важно вовремя поставлять ресурсы для этой борьбы. Однако не то, что проще найти и съесть, а придерживаться правильного рациона.
В недавнем обзоре ученые привели доказательства влияния дефицита витаминов А, D, Е, В6 и В12, а также цинка, железа, селена и жирных кислот омега-3 на риск неблагоприятного клинического исхода при COVID-19. Что же надо есть, чтобы получить все эти важные вещества?

При болезни назначают лечебное питание: стол №2. Эта диета показана при заболеваниях желудка – гастрите, колите. Основная ее цель – поставлять все нужные компоненты без раздражения желудка и кишечника.
Основные правила диеты номер 2:
- насыщение организма витаминами, минералами, в особенности железом, и протеинами;
- стимуляция выработки ферментов в поджелудочной железе;
- отсутствие продуктов, раздражающих, травмирующих стенки желудка и кишечника.

Хотя питание при коронавирусной инфекции базируется на диете №2, но есть коррективы. Так как влияние вируса на организм иное, чем при болезнях желудка, в рационе должно быть 30% белка или 1,3 грамма белка на 1 килограмм массы тела.
Соотношение калорий, полученных при переваривании жиров и углеводов, должно быть, соответственно, 70:30. Однако при плохом самочувствии в острой стадии оно меняется на 50:50, так как из углеводов организму легче получать энергию.
Питание не содержит строгих запретов: важно не столько, что именно есть, а как приготовлен продукт и как его употребляют.
- Например, под запретом свежая выпечка, сдоба, хлеб, но можно есть сухарики из хлеба, крекеры, сушки и т. д. Тортики и пирожные с кремом тоже надо исключить, а вот от безе без крема или меренги в разумных количествах вреда не будет.
- Молоко можно, но не само по себе для питья, а как добавка к каше, молочному супу.
- Показаны нежирные кисломолочные продукты, а сыр выбирают несоленый и едят в натертом или расплавленном виде. Пренебрегать этими продуктами не стоит: в них не только белок, но и кальций, который помогает не накапливать в организме вредные соединения.
- Из круп надо исключать перловку, ячневую, кукурузную, пшеничную, а остальные перед приготовлением перемалывать до консистенции манки.
- Супы особенно полезны при ОРВИ! Они легко усваиваются и быстро восполняют дефицит питания без повышенной нагрузки на систему пищеварения. Но только в том случае, если бульон не жирный.
- Рыбу едят белую, отварную, приготовленную на пару или печеную (без корочки!). Жирные кислоты омега-3 из рыбы помогают поддерживать эластичность сосудов, уменьшают воспаление и снижают риск тромбообразования – опасного осложнения COVID-19 .
- Из мяса выбирают постные сорта и избегают субпродуктов и полуфабрикатов. Мясо важно: при болезни требуется много белка для производства антител и работы иммунной системы.
- Курица и индейка (филе) – отличный выбор. В них много важного при болезни витамина В6, а 100 г покрывают треть суточной потребности в протеинах.
Существуют ли особенности в питании для восстановления после COVID-19
В систематическом обзоре исследователи сообщают, что у 20-40% больных коронавирусом наблюдаются психиатрические нарушения:
- бессонница — у 42% больных
- нарушение внимания и концентрации — у 38%
- тревога — у 36%
- ухудшение памяти — у 34%
- депрессивное состояние — у 33%
- нарушение сознания — у 21%
- посттравматическое стрессовое расстройство — у 4-7%
У каждого четвертого больного возникает сильная головная боль и головокружение, у 69% — психомоторное возбуждение, у 0.7% — судороги и двигательные расстройства. У пожилых людей может появиться делирий — расстройство сознания, при котором нарушается мышление, внимание и восприятие окружающего мира. Однако чаще всего делирий возникает у пожилых пациентов с деменцией — синдромом снижения когнитивных функций. Иногда у них это — единственный симптом коронавируса без нарушений со стороны респираторной системы.
«У заболевших коронавирусной инфекцией часто фиксируются негативные психологические реакции: острая реакция на стресс, депрессия, эмоциональные нарушения, навязчивости и дисфория — сочетание мрачного настроения и раздражительности, — рассказывает кандидат психологических наук, консультант СберЗдоровья Ольга Маркина».
Масштабная вспышка коронавируса — не первый случай в истории. Во время предыдущих эпидемий врачи наблюдали у больных подавленное настроение и тревогу — наиболее частые симптомы в острой фазе интоксикации, сопровождающей болезнь. У небольшой части пациентов возникает психоз — острое нарушение психической деятельности, при котором рассинхронизируются психические процессы, нарушается восприятие реального мира, а поведение и эмоциональные реакции не соответствуют реальной ситуации.
«Во время болезни у пациентов наблюдается страх и тревожное состояние, — делится опытом невролог и реабилитолог GMS Clinic Тигран Макичян. — Это связано с многими факторами: нагнетанием со стороны СМИ, историями о том, что кто-то из знакомых умер, учащенное сердцебиение, которое вызывает у человека беспокойство и тревогу».
Еще у части больных возникает кататония — двигательное расстройство, сопровождающееся либо полным ступором, либо усиленным возбуждением.
«Опыт работы показывает, что заболевание коронавирусной инфекцией, сопряженное с интоксикацией, кислородным голоданием головного мозга, может вызвать обострение заболеваний неврологического и психиатрического спектра — предупреждает Ольга Маркина. — У пожилых пациентов могут обостриться эмоциональные и интеллектуальные нарушения. Также COVID-19 может вызвать психотическое состояние: спутанность сознания, галлюцинации и бред. Достаточно часто возникают эпизоды тревожно-депрессивного расстройства, панических атак и обсессивно-компульсивного расстройства».
Если человек с психическим расстройством болен коронавирусом, то инфекция и ее лечение могут спровоцировать рецидив и утяжелить течение расстройства. Например, лекарства для лечения COVID-19 могут спровоцировать у больного шизофренией психоз — бред, галлюцинации и неадекватное поведение, например, больной будет думать, что медицинский персонал пытается его заразить.
«Коронавирус приводит к декомпенсации всех хронических заболеваний, в том числе и шизофрении, — говорит Тигран Макичян, — На фоне гипоксии, когда мозгу недостаточно кислорода, больные становятся дезориентированными, но после выздоровления, как правило, это проходит».
К ментальным нарушениям приводит не только непосредственное влияние инфекции на головной мозг, но социально-психологические и экономические факторы, связанные с коронавирусом. Пандемия ассоциируется у людей с нестабильностью и непредсказуемостью. Карантин, социальные ограничения, бесперебойный новостной поток о заболеваемости и смертности от COVID — все это влияет на эмоциональное состояние и настроение людей. Так, депрессия, тревога, нарушение сна, чувство одиночества, подавленность и апатия могут быть вызваны:
- высокой частотой контактов с инфицированными людьми
- страхом заразить близких
- необходимостью физического дистанцирования и ношения масок
- чувством медицинской и социальной незащищенности
- регулярными сообщения в СМИ о коронавирусе
- отсутствием информации о том, когда закончится пандемия
Китайское исследование демонстрирует, что сам факт вспышки пандемии вируса уже влияет на психическое состояние не заболевших коронавирусом людей. Так, примерно у каждого шестого под влиянием эпидемии возникли симптомы умеренной и тяжелой депрессии, а у каждого третьего — признаки тревожного расстройства средней или тяжелой степени.
Кроме того, у части респондентов отмечаются симптомы посттравматического стрессового расстройства и психологического дистресса. Также сообщают о том, что пандемия ухудшает течение психических расстройств у людей, которые не болеют коронавирусом.
Ковид влияет не только на самого больного. Сообщают, что у 50% членов семей, где есть больной коронавирусом, наблюдаются симптомы депрессии.
Как влияет психологическое состояние на процесс восстановления после коронавируса
Время реабилитации зависит от предшествующего состояния организма, наличия хронических заболеваний и количества коронавируса, попавшего в организм. В среднем восстановление занимает от 2 недель до 2 месяцев.
В легкой форме
Признаки легкой формы COVID-19 во многом схожим с симптомами ОРВИ – першение в горле, общее недомогание, недостаток аппетита, незначительное понижение или повышение температуры (до 37,5ºС). При такой стадии заболевания, пациент начинает приходить в норму уже спустя 1-2 недели после выздоровления.
При средней тяжести
Более тяжелая форма вызывает значительное повышение температуры (до 38,5-39 ºС). Постепенно температура идет на убыль, возможно проявление и других симптомов: потеря обоняния и вкуса, заложенность в носоглотке, болевые ощущения в горле, одышка. Такое состояние проходит на 10-14 день заболевания. Полное выздоровление и восстановление возможно уже через 10-14 дней (реже 21 день) после выздоровления.
Тяжелая форма
Одна из самых опасных стадий заболевания COVID-19. Нарушается дыхательная функция, работа пищеварения и нервной системы, пациенты ощущают сильную слабость. Лечение обязательно должно проходить в стационаре, так как в тяжелой стадии влияние коронавируса на организм непредсказуемо. Общее недомогание ощущается спустя 2-4 недели после выздоровления, на полное восстановление может уйти от 3 до 6 месяцев.
В зависимости от стадии перенесенного заболевания и поражения той или иной системы органов, назначается индивидуальный курс реабилитации для домашнего восстановления или под присмотром врача.
Сколько времени может занять полное восстановление после перенесенного COVID-19
Коронавирус наносит серьёзный удар по здоровью. Последствия ковида ощущают даже те, кто переболел им в лёгкой форме.
Первыми с вирусом встречаются органы дыхания. Слизистая носо- и ротоглотки является входными воротами для инфекции. Желудок и кишечник также одними из первых соприкасаются с SARS-CoV-2, хотя роль в заражении у этих органов незначительная.
Вирион проникает в клетки-мишени, на поверхности которых имеется ангиотензинпревращающий фермент (особый белок). А значит, под «раздачу» попадают такие органы, как лёгкие (сначала страдают альвеолы), сердце, пищевод, почки, мочевой пузырь, центральная нервная система (ЦНС).
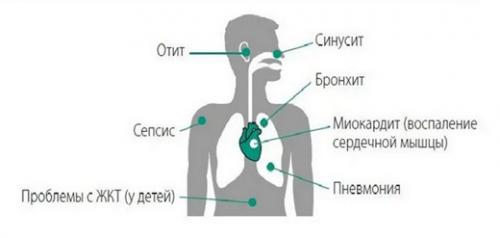
В результате пациенты испытывают недостаток кислорода, у них нарушается сердечный ритм, кровообращение, изменяются реологические свойства крови, ухудшается или пропадает обоняние. Слабость, отсутствие аппетита, усталость — симптомы, которые присутствуют практически у каждого больного или переболевшего ковидом.
Пневмонию и другие проявления Covid-19 можно вылечить. Минздрав разрешает выписывать человека из больницы с сатурацией в 90 %. Однако чувствовать он себя может при таких показателях пульсоксиметра плохо. Кроме того, осложнения в виде проблем печенью на фоне применения огромного количества лекарств, интоксикация вследствие борьбы организма с вирусом — всё это вместе с пациентом «отправляется» на домашнее лечение и восстановление.
Вернуться к прежней жизни, поправить своё внутреннее и внешнее состояние помогают рекомендации терапевтов, диетологов-нутрициологов, других узких специалистов.
Коронавирус наносит серьёзный удар по здоровью. Последствия ковида ощущают даже те, кто переболел им в лёгкой форме.
Как работает вирус
Вирион проникает в клетки-мишени, на поверхности которых имеется ангиотензинпревращающий фермент (особый белок). А значит, под «раздачу» попадают такие органы, как лёгкие (сначала страдают альвеолы), сердце, пищевод, почки, мочевой пузырь, центральная нервная система (ЦНС).
Симптомы и осложнения
В результате пациенты испытывают недостаток кислорода, у них нарушается сердечный ритм, кровообращение, изменяются реологические свойства крови, ухудшается или пропадает обоняние. Слабость, отсутствие аппетита, усталость — симптомы, которые присутствуют практически у каждого больного или переболевшего ковидом.
Лечение и восстановление
Пневмонию и другие проявления Covid-19 можно вылечить. Минздрав разрешает выписывать человека из больницы с сатурацией в 90 %. Однако чувствовать он себя может при таких показателях пульсоксиметра плохо. Кроме того, осложнения в виде проблем печенью на фоне применения огромного количества лекарств, интоксикация вследствие борьбы организма с вирусом — всё это вместе с пациентом «отправляется» на домашнее лечение и восстановление.
Вернуться к прежней жизни, поправить своё внутреннее и внешнее состояние помогают рекомендации терапевтов, диетологов-нутрициологов, других узких специалистов.
Какие лекарственные препараты помогут мне быстрее выздороветь после коронавируса
Продумывая, как скорректировать проблемы со сном после коронавируса, надо изучить состояние человека. Так, например, у одних людей, когда они переболевают коронавирусом или инфекциями, по проявлениям сходными с ним, развивается страх ночи. «Потому что, когда есть коронавирусная инфекция у человека, он боится, что не проснется, что будет остановка дыхания во сне, что он задохнется», — говорит Алексей Мелехин.
Естественно, первое, что надо сделать, — направить все усилия на устранение этого страха и провести тщательную работу с собой. «Если перед сном в голову лезут беспокоящие вопросы, надо просто задать себе встречный вопрос: „А что, если будет так?“ Такой вопрос называется остановкой тревожных мыслей», — отмечает специалист.
Второе, с чем сталкиваются люди, перенесшие коронавирус, — это то, что приходится лежать долгое время в постели без сна. «Основное правило здесь такое: мы ложимся в кровать только тогда, когда есть состояние сонливости. Здесь важно не путать с усталостью. Усталость — это телесное ощущение, сонливость — это когда глаза закрываются, голова падает. Только при появлении сонливости мы ложимся спать», — говорит сомнолог. Если заснуть не получается в течение 20-40 минут, надо встать и заняться монотонной деятельностью. «Это, конечно же, не значит, что надо лезть за телефоном, открывать Instagram. Можно, например, пройтись по комнате, не включая свет», — подчеркивает Алексей Мелехин.
Еще один симптом, который мучает людей с коронавирусом, — пробуждение в 2-3 часа ночи, часто сопровождаемое учащенным сердцебиением. Первое, что в такой ситуации надо сделать, как говорит сомнолог, — если есть ощущение нехватки воздуха как элемент панической атаки, не суетиться, не делать никаких телодвижений: не вскакивать, не включать свет, а просто спокойно начать дышать. «Дышать надо спокойно, не задерживать дыхание и не учащать. Хотя многие пациенты отмечают, что в этот момент очень хочется встать и пробежаться, что-то сделать, чтобы продышаться. Мы же должны спокойно дышать носом», — говорит Алексей Мелехин. Если же тревога остается, надо опять же встать и пройтись или начать какую-то другую монотонную деятельность: кто-то моет посуду, кто-то просто попить может, кто-то может книжку взять, что-то рисует, другие лепят, — кто что любит. Главное — не брать в руки гаджеты.
Есть ли особенности в режиме сна для восстановления организма после COVID-19
Есть разница между понятиями Long-COVID и «постковидный синдром». Если симптомы появились во время или после инфекции, сохраняются более 12 недель и не объясняются альтернативным диагнозом, то можно говорить о наличии постковидного синдрома.
Постковидный синдром входит в понятие Long-COVID, которое включает затяжное течение острого периода до 12 недель и проявление последствий, в том числе неврологических, спустя 12 недель. К сожалению, сложно определить, сколько времени этот постковидный синдром (а сейчас появился отдельный термин «постковидный неврологический синдром») будет продолжаться. Изначально предполагалось, что речь пойдет о годе. Сейчас обсуждается вероятность затяжного течения — те или иные симптомы у пациента могут сохраняться до 2–3 лет.
К слову, возможны разнообразные проявления. Ни пациенты, ни врачи до конца не способны предсказать, какие симптомы могут возникнуть на 14-й, 15-й, 16-й неделе после начала заболевания. Long-COVID рассматривается как мультисистемное заболевание, иногда возникающее даже после легкого течения. Постковидный синдром получил еще и название «синдром дальнобойщика»: по аналогии с водителем большегруза, который едет по длинному незнакомому пути и не всегда знает, что будет за поворотом.
Основные Проявления Проявления постковидного синдрома достаточно многообразны:
- приступы патологической слабости,
- одышка,
- нарушения обоняния и вкуса,
- резкое снижение толерантности к физической нагрузке,
- нарушение артериального давления,
- нарушение терморегуляции,
- астения,
- нарушение цикла сон/бодрствование,
- головокружения и головные боли,
- неустойчивое эмоциональное состояние,
- скованность в груди,
- нарушение стула,
- нарушение сердечного ритма,
- ухудшение аппетита,
- боли в мышцах и др.
Среди основных проявлений большой блок занимают болевые синдромы (мышечные, суставные, головные), а также когнитивные нарушения (неспособность концентрации внимания, нарушения памяти). Последние в научной литературе получили название «мозговой туман» (brain fog). Здесь применяется отдельный вид медицинской когнитивной реабилитации.
Какие психологические методики помогут справиться с постковидным синдромом

Расставаться с мыслями о приобретенной защите после перенесенного COVID-19 очень не хочется. Поэтому научное сообщество и обыватели до сих пор перебирают возможные объяснение фактам повторного положительного ПЦР-теста, которые уже нельзя признать за убийственную случайность:
- Теория о живучем вирусе
До сих пор нет точного ответа на еще один вопрос: как долго коронавирус может обитать в организме человека?
Так, по данным исследований, максимальная продолжительность выделения РНК пандемического коронавируса в верхних дыхательных путях составляет 83 дня (почти 3 месяца!).
В желудочно-кишечном тракте, куда вирус добирается позже, он тоже может определяться на протяжении длительного времени. Есть данные о том, что РНК вируса обнаруживается в образцах стула на протяжении еще 5 недель после того, как анализ мазка из дыхательных путей уже дает отрицательный результат.
Тут, правда, встает вопрос: что именно показывает ПЦР-тест: РНК живого вируса или его останков? Чтобы ответить однозначно, надо образцы биоматериала высевать в лаборатории, а эту процедуру в массовом порядке не проводят. Хотя результаты явно были бы интересными: есть исследования, согласно которым часть положительных результатов ПЦР-теста при проверке данным методом окажется пшиком — отдельные куски РНК коронавируса не представляют опасности.
- Теория о рецидиве заболевания
Подразумевает, что вирус на протяжении 3-4-5 месяцев не покидал тело человека, а сохранялся где-то в недрах организма в «дремлющем» состоянии — так, например, умеют делать ВИЧ, герпес-вирус и вирус папилломы человека (ВПЧ). А потом что-то его реактивировало – и болезнь пошла по второму кругу.
Пока ученые окончательно не опровергли эту теорию. Это можно сделать если фиксировать геном коронавируса в каждом конкретном случае. Вирус мутирует, поэтому вероятность того, что возбудитель COVID-19 №1 будет генетически идентичен возбудителю №2 через несколько месяцев в разгар пандемии – исчезающе мала. Подтвержденных таким образом сообщений о том же самом штамме, который вызвал рецидив заболевания, пока нет.
- Теория о ложных результатах тестов
На начальных этапах пандемии эта теория выглядело очень убедительно. Тесты тогда были сработанные на скорую руку, точность их колебалась в пугающих пределах 70-90%, а уж как для них получали образцы биоматериалов – заслуживает отдельного разговора с перечислением всех возможных ошибок, которые делали не только сами пациенты, но даже лаборанты.
Но прошел год. Мы многому научились за это время. Тесты с каждым месяцем становятся точнее, да и практика самостоятельного ковыряния в носу уходит в прошлое. Так что доля ложноположительных и ложноотрицательных результатов теста снижается с каждым днем.
Не менее важен следующий факт: ошибкой тестирования можно было бы объяснить отдельные случаи, разовые, как это было в самом начале пандемии. Но за год наблюдений у ученых накопилось достаточно данных, чтобы утверждать: нет, дело здесь не только в ошибке тестирования.
- Теория о новом штамме
Эта теория как раз рассматривает очень правдоподобную версию о том, что приобретенный иммунитет к SARS-CoV-2 хорошо работает против того штамма, которым человек переболел. Но против штаммов-мутантов он может не сработать в полную силу, обеспечив своему обладателю хотя бы более легкое течение болезни или вовсе полную ее бессимптомность.
Как избегать рецидивов и препятствовать повторной инфекции после перенесенного коронавируса
На сегодняшний день врачи больше не считают коронавирус (COVID-19 ИЛИ SARS-COV-2) заболеванием только дыхательной системы. Вирус, попав в организм, взаимодействует с определенными рецепторами, которых больше всего в сосудах легких, сердце, почках, кишечнике, мочеполовой системы, кожи и др., а значит, под ударом все эти органы.
Физиотерапевтическое отделение клиники «Консилиум» помогает пациентам перенёсшим коронавирусную инфекцию восстановить здоровье.
Постковидный синдром – достаточно широкий диагноз с психофизиологическими последствиями. На степень выраженности симптомов уже после заболевания напрямую влияет степень тяжести перенесенной коронавирусной инфекции. Пациентов может беспокоить кашель, вялость, апатия, повышенная утомляемость, депрессивные состояния.
Физиопроцедуры направлены на восстановление функции дыхания, улучшение реологических свойств крови, устранение гипоксических состояний, повышение защитных сил организма и улучшение общего состояния. Необходимые процедуры подбирает врач-физиотерапевт.
Схема лечения может включать в себя:
- Лекарственный электрофорез. Введение лекарственного препарата с помощью электрического тока. Эффект зависит от фармакологических свойств лекарственного препарата и сам по себе электрический ток улучшает кровоснабжение, обезболивает, стимулирует трофику тканей, регенерацию, снимает воспалительные процессы, оказывает рассасывающее действие.
- Лазеротерапию. Лазеротерапия оказывает противовоспалительное, обезболивающее действие, улучшает микроциркуляцию, стимулирует процессы регенерации.
- Озонотерапию. Озон обладает сильным противовирусным и противовоспалительным эффектом, повышает иммунитет и улучшает текучесть крови, предупреждая образование тромбов, одного из грозных осложнений коронавируса.
- Внутривенное лазерное облучение крови (ВЛОК) и надвенное облучение крови (НЛОК). Световая энергия активизирует процессы в клетках крови, в результате улучшается микроциркуляция, уменьшаются отеки и воспаления, кровь очищается, восполняется уровень кислорода в тканях и органах, увеличивается выработка интерферона.
- Магнитотерапию. Это самый физиологический вид лечения, сама планета Земля является гигантским магнитом, и человек адаптирован жить в магнитном поле. Обладает противовоспалительным, противоотечным и регенеративным эффектами, улучшает кровообращение и обмен веществ, снимает сосудистые спазмы.
- Хромотерапию. Хромотерапия в зависимости от применяемой длины волны может оказывать седативное или возбуждающее действие, повысить или понизить АД, уравновесить состояние ВНС. Также это процедура оказывает противовоспалительное, противоотёчное, обезболивающее действие.
- ТЭС-терапию. Эта процедура оказывает обезболивающее действие, стимулирует иммунитет, активирует процессы репарации, тормозит рост опухолей, оказывает вазомоторную регуляцию, нормализует работу вегетатвной нервной системы и гормональной регуляции, оказывает антистрессорный эффект .
Могут ли физиотерапевтические процедуры ускорить процесс восстановления после COVID-19
Минздрав России продолжает публикацию серии блиц-интервью с ведущими экспертами в медицине об особенностях здоровьесберегающего поведения в период пандемии коронавирусной инфекции. Сегодня главный специалист по медицинской реабилитации Минздрава России, профессор Галина Иванова рассказывает о медицинской реабилитации пациентов, перенесших COVID-19.
1. Какая реабилитация требуется людям, переболевшим коронавирусом?
— Пациентам, переболевшим новой короновирусной инфекцией необходимо обратить внимание на восстановление следующих функций, которые могут значительно ограничивать их жизнедеятельность:
а. восстановление жизненной емкости легких;
б. обеспечение эвакуации мокроты из бронхов-легочной системы при ее наличии;
в. восстановление сатурации крови кислородом;
г. восстановление толерантности к нагрузкам и к гипоксии;
д. восстановление силы мышц конечностей, полноценное питание (белок и витамины) и сон;
ж. стабилизировать психо-эмоциональное состояние.
2. Каким именно пациентам нужна реабилитация?
— Реабилитация нужна всем пациентам, вне зависимости от наличия и выраженности у них вышеперечисленных нарушений функций. Но, особенно, в ней будут нуждаться пациенты, перенесшие инфекцию в среднетяжелой и тяжелой формах.
3. Что предпринять тем, кто переболел в лёгкой или бессимптомной форме?
— Тем гражданам, которые перенесли инфекцию в легкой форме или ее течение было незаметным рекомендуется:
а. выполнять рекомендации лечащего врача по вторичной профилактике развития фиброзных процессов в легких, тромбозов и эмболии, повторной инфекции;
б. контролировать свое состояние, опираясь на показатели сатурации капиллярной крови кислородом (по данным пульсоксиметрии — в норме показатели должны быть 97-99), способность переносить гипоксию (по простым тестам с задержкой дыхания на выдохе — проба Генчи, на вдохе — проба Штанге в норме у человека, не занимающегося регулярно физической нагрузкой этот показатель обычно не меньше 30 секунд), упрощенного звукового теста с произнесением цифр на спокойном продолжительном выдохе ( чем больше счет, тем лучше показатель, в норме не менее 30), подвижности грудной клетки ( разница между объемом грудной клетки на вдохе и на выдохе по сосковой линии — в норме разница должна составлять не менее 4 см)
В случае, если показатели тестов отличаются от нормальных значений, то рекомендуется:
а. ежедневно заниматься дыхательными упражнениями, рекомендованными специалистами реабилитологами или под их контролем с использованием дистанционно контролируемых телемедицинских программ в течении не менее 4 дней, а потом продолжать упражнения самостоятельно.
б. выполнять аэробную низкоинтенсивную физическую нагрузку (ходьба, велокинез) не менее 30 минут в день 3 раза в неделю на протяжении 8-12 недель.
в. периодически увлажнять слизистую бронхов ингаляцией с минеральной водой (Боржоми) с использованием ультразвукового или компрессорного ингалятора
г.стараться вести здоровый образ жизни, контролировать АД и ЧСС.
4. Насколько это сложный процесс и какое время это займет?
— Заболевание новой коронавирусной инфекцией, приводящее к нарушению функции всей кислородтранспортной системы — от наружных органов дыхания до систем органов, утилизирующих результаты аэробного и анаэробного окисления, процесс постепенный и требует длительного срока для восстановления всех нарушенных и компенсации утраченных функций. По имеющимся данным наших коллег из Италии, Китая, Великобритании реабилитационные мероприятия должны длиться непрерывно с момента заболевания до 2 – 3 месяцев, в зависимости от изменения состояния пациента. Но этот процесс строго индивидуальный. По опыту восстановления после пневмонии и реабилитации пациентов с ХОБЛ, реабилитация должна продолжаться под контролем клинических и лабораторных показателей до года, а при развитии инвалидизирующих процессов и более длительное время.