Острый инфаркт миокарда неуточненный. Определение болезни. Причины заболевания
- Острый инфаркт миокарда неуточненный. Определение болезни. Причины заболевания
- Инфаркт миокарда -- симптомы. Частые вопросы
- Трансмуральный инфаркт миокарда. Прогноз: есть ли шанс выжить
- Инфаркт миокарда мкб. Краткое описание
- Инфаркт миокарда мкб-10. ОПРЕДЕЛЕНИЕ
- Трансмуральный инфаркт выживаемость. Особенности реабилитации
- Нижний инфаркт миокарда. Симптомы
- Стадии инфаркта миокарда. Варианты инфаркта миокарда. Периоды инфаркта миокарда.
- Патогенез инфаркта миокарда. Краткое описание
Острый инфаркт миокарда неуточненный. Определение болезни. Причины заболевания
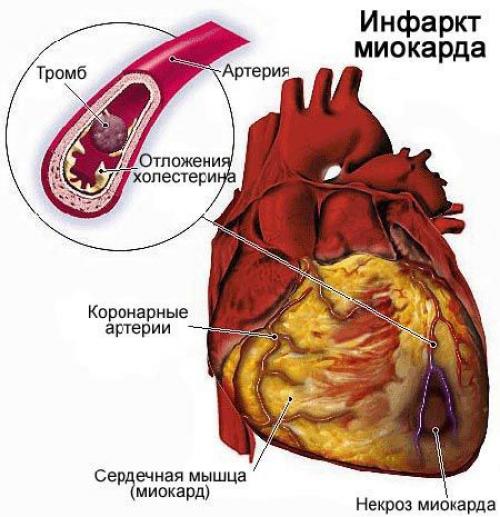
Инфаркт миокарда ( Myocardial infarction, heart attack ) — это развитие некроза (омертвения) сердечной мышцы из-за остро возникшей недостаточности кровотока, при которой нарушается доставка кислорода к сердцу. Может сопровождаться болью в разных частях тела, потерей сознания, тошнотой, потливостью и другими симптомами.
Инфаркт миокарда является одной из наиболее острых клинических форм ишемической болезни сердца (ИБС).
Мужчины болеют инфарктом миокарда значительно чаще (примерно в 5 раз), чем женщины. Эта закономерность особенно выражена в молодом и среднем возрасте. Инфаркты у женщин случаются в среднем на 10-15 лет позже по сравнению с мужчинами. Это может быть связано с более поздним развитием атеросклероза под влиянием защитного действия женских половых гормонов (эстрогенов) и меньшим распространением вредных привычек среди женщин. Заболеваемость инфарктом миокарда значительно увеличивается с возрастом.
Факторы риска развития инфаркта миокарда делятся на три группы:
- Факторы, которые можно скорректировать или устранить : курение, высокий уровень холестерина липопротеинов низкой плотности в крови, артериальная гипертензия .
- Факторы, которые хуже поддаются коррекции : сахарный диабет , снижение уровня липопротеинов высокой плотности (иначе их называют "хорошим холестерином"), ожирение , менопауза и постменопауза, употребление алкоголя, стресс, питание с избыточной калорийностью и высоким содержанием животных жиров, высокое содержание в крови липопротеина (А), высокий уровень гомоцистеина.
- Факторы, которые нельзя скорректировать или устранить : пожилой возраст, мужской пол, наследственность — раннее развитие инфаркта миокарда у родителей или кровных родственников до 55 лет.
Этиологические факторы инфаркта миокарда можно разделить на две группы:
1. Атеросклеротическое поражение сердечных артерий и развитие в них тромбов при разрыве атеросклеротической бляшки.
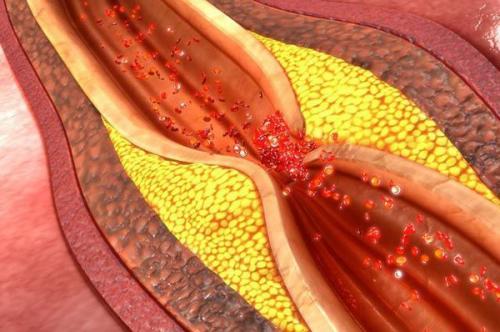
2. Неатеросклеротическое поражение коронарных артерий, возникшее из-за воспалительного процесса в стенках артерий различной этиологии. Воспаление возникает в результате:
- травмы артерии;
- радиационных повреждений (в том числе при лучевой терапии рака),
- снижения коронарного кровотока из-за спазма коронарных артерий, расслоения аорты или коронарной артерии, эмболии (закупорки коронарных сосудов);
- врождённых аномалий коронарных сосудов;
- несоответствия между потребностями миокарда в кислороде и его доставкой;
- нарушения свёртывания крови.
Инфаркт миокарда -- симптомы. Частые вопросы
Каковы основные симптомы инфаркта миокарда?
К общим симптомам инфаркта миокарда относятся непроходящая боль в грудной клетке с жжением и чувством сдавливания слева; холодный липкий пот, постоянный страх смерти, одышка, высокая температура, иногда — тошнота и рвота. При наличии одного или нескольких признаков инфаркта важно не терпеть и не ждать, что приступ боли пройдёт, а сразу вызвать скорую помощь: позвонить по номеру 103 или 112, назвать диспетчеру адрес, пол и возраст пациента, а также рассказать о симптомах.
Как помочь больному с инфарктом миокарда до прибытия скорой помощи?
При подозрении на инфаркт следует:
- Сразу вызвать скорую помощь (103 или 112). Диспетчеру необходимо кратко сообщить адрес, пол и возраст пациента, а также все симптомы, чтобы на вызов направилась специализированная кардиологическая или реанимационная бригада.
- Позвать на помощь родных, соседей или прохожих.
- Заранее открыть входную дверь или калитку для врачей скорой помощи.
- Распахнуть окно, чтобы обеспечить приток свежего воздуха в помещение.
- Больному необходимо принять полусидячее или лежачее положение, без резких движений. Исключить физическую и эмоциональную нагрузку, не ходить, не есть и не курить. Родственникам — не тревожить пациента, не пугать вероятными диагнозами.
- Не принимать нитроглицерин, так как он может резко снизить артериальное давление. Допустимо разжевать аспирин — 250 мг (половина таблетки), если нет аллергии на препарат.
- По возможности родственники могут помочь больному подготовиться к госпитализации: собрать вещи первой необходимости и постоянно принимаемые лекарства.
Каковы наиболее эффективные меры по профилактике инфаркта?
Профилактика инфаркта миокарда включает здоровый образ жизни, правильное питание, регулярные обследования у терапевта и врача-кардиолога. Это особенно важно, если у кого-то из близких родственников уже был инфаркт.
Какое давление при инфаркте у мужчин и у женщин?
Артериальное давление при инфаркте миокарда зависит от изначального АД пациента и формы инфаркта. Как правило, в период приступа артериальное давление повышается, а затем резко снижается и падает ниже нормальных значений. Может наблюдаться аритмия и ускоренный пульс (тахикардия).
В некоторых случаях при инфаркте миокарда возможно только снижение давления (гипотония).
Точных значений артериального давления для однозначной диагностики инфаркта нет.
Сколько живут после инфаркта?
Прогноз при инфаркте миокарда зависит от формы заболевания, времени до оказания медицинской помощи, метода и скорости восстановления кровотока, сопутствующих патологий. Также важно соблюдать рекомендации кардиолога. В каждом случае прогноз индивидуальный, и его должен давать только лечащий врач.
Что можно и что нельзя после инфаркта миокарда?
После перенесённого инфаркта миокарда следует строго соблюдать рекомендации лечащего врача, правильно питаться и придерживаться назначенной диеты, а также следить за артериальным давлением и регулярно обследоваться.
Основные симптомы инфаркта миокарда
К общим симптомам инфаркта миокарда относятся:
- непроходящая боль в грудной клетке с жжением и чувством сдавливания слева;
- холодный липкий пот;
- постоянный страх смерти;
- одышка;
- высокая температура;
- иногда — тошнота и рвота.
Как помочь больному с инфарктом миокарда до прибытия скорой помощи
При подозрении на инфаркт следует:
- назвать диспетчеру адрес, пол и возраст пациента;
- рассказать о симптомах;
- позвонить по номеру 103 или 112.
Профилактика инфаркта миокарда
Профилактика инфаркта миокарда включает:
- здоровый образ жизни;
- правильное питание;
- регулярные обследования у терапевта и врача-кардиолога;
- это особенно важно, если у кого-то из близких родственников уже был инфаркт.
Артериальное давление при инфаркте миокарда
Артериальное давление при инфаркте миокарда зависит от изначального АД пациента и формы инфаркта.
Как правило, в период приступа артериальное давление повышается, а затем резко снижается и падает ниже нормальных значений.
Может наблюдаться аритмия и ускоренный пульс (тахикардия).
В некоторых случаях при инфаркте миокарда возможно только снижение давления (гипотония).
Прогноз после инфаркта миокарда
Прогноз при инфаркте миокарда зависит от:
- формы заболевания;
- времени до оказания медицинской помощи;
- метода и скорости восстановления кровотока;
- сопутствующих патологий;
В каждом случае прогноз индивидуальный, и его должен давать только лечащий врач.
Трансмуральный инфаркт миокарда. Прогноз: есть ли шанс выжить
Учитывая тяжесть поражения, прогноз при трансмуральном инфаркте миокарда весьма неблагоприятен. Статистика свидетельствует, что 40% пациентов с этой патологией умирают до того, как попадут в стационар.
Но шанс на выживание остается достаточно большим, и его можно рассчитать по специальной шкале GRACE. Риск гибели пациента оценивается как высокий, средний или низкий, в зависимости от того, сколько баллов он получил по итогам калькуляции.
Шкала учитывает следующие критерии:
- возраст;
- есть ли застойная сердечная недостаточность;
- переносил ли пациент ранее инфаркты миокарда;
- уровень систолического АД;
- имеется ли на ЭКГ депрессия ST;
- содержание креатинина в сыворотке крови;
- повысилось ли содержание кардиоспецифических ферментов;
- была ли проведена пациенту ЧКВ в стационарных условиях.
Результат представляет собой степень вероятности для испытуемого умереть в течение предстоящего полугодия от осложнений трансмурального инфаркта миокарда. Эта степень варьирует от менее, чем 1%, до 54%.
Использовать шкалу в онлайн-режиме можно по ссылке здесь .
Трансмуральный инфаркт миокарда любой локализации является серьезным вызовом не только организму больного, но и врачам, которые будут бороться за его жизнь. И победа над болезнью может быть достигнута только при полном взаимопонимании и взаимопомощи самого пациента, его близких, службы скорой помощи, поликлиники и стационара. Только слаженная работа всех этих подразделений подарит человеку шанс на спасение.
Максимально верный предварительный и безошибочный уточненный диагноз позволят выбрать правильное направление терапии. Быстрое полноценное лечение и обязательная реабилитация способны вернуть пациента к привычной жизни и минимизировать последствия инфаркта.
Если вы в своей жизни или профессиональной деятельности сталкивались с больными, которым выпало такое тяжкое испытание, как трансмуральный инфаркт миокарда, расскажите об этом. Ваш ценный опыт может пригодиться любому для того, чтобы вовремя помочь человеку, попавшему в беду.
Случай из практики
Хочу рассказать об одном случае, когда у пациентки, попавшей в стационарное отделение с совершенно, казалось бы, сторонним диагнозом, при полноценном обследовании был выявлен трансмуральный инфаркт миокарда. Больная, к сожалению, умерла. Однако, случай поучительный, показывающий, как разные патологии способны усилить отрицательное влияние друг друга на человеческий организм.
Инфаркт миокарда мкб. Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения и социального развития Республики Казахстан
Протокол №5
Острый коронарный синдром (ОКС) – клиническое состояние, отражающее период обострения ишемической болезни сердца (ИБС), ведущим симптомом которого является боль в грудной клетке, инициирующая определенный диагностический и терапевтический каскад, начиная с регистрации ЭКГ на основании изменений которой дифференцируются 2 группы пациентов: с подъемом сегмента ST и без подъема сегмента ST.
Соотношение кодов МКБ-10:
Дата пересмотра протокола: 2013 года (пересмотрен в 2016 г.)
Пользователи протокола : кардиологи, реаниматологи, интервенционные кардиологи/рентгенхирурги, кардиохирурги, терапевты, врачи и фельдшеры скорой медицинской помощи, врачи общей практики и других специальностей.
В процессе принятия клинических решений следует учитывать индивидуальные особенности и, в отдельных случаях, предпочтения пациента, а также надлежащие правила по использованию лекарственных средств и медицинского оборудования.
Категория пациентов: взрослые .
Шкала уровня доказательности :
Соотношение между степенью убедительности доказательств и видом научных исследований
| Классы рекомендаций | Определение | Предлагаемая формулировка |
| Класс I | Данные и/или всеобщее согласие, что конкретный метод лечения или вмешательство полезны, эффективны, имеют преимущества . | Рекомендуется /показан |
| Класс II | Противоречивые данные и/или расхождение мнений о пользе/эффективности конкретного метода лечения или процедуры. | – |
| Класс IIa | Большинство данных/мнений говорит о пользе/ эффективности . | Целесообразно применять |
| Класс IIb | Данные/мнения не столь убедительно говорят о пользе /эффективности . | Можно применять |
| Класс III | Данные и/или всеобщее согласие, что конкретный метод лечения или вмешательство не являются полезной или эффективной, а в некоторых случаях могут приносить вред. | Не рекомендуется |
| Уровень доказательности А | Данные многочисленных рандомизированных клинических исследований или мета-анализов. |
Инфаркт миокарда мкб-10. ОПРЕДЕЛЕНИЕ
Острый инфаркт миокарда (ОИМ) – заболевание, обусловленное острым нарушением коронарного кровотока, приводящим к возникновению ишемии миокарда с последующим образованием некроза. Как правило, ОИМ осложняет течение ишемической (коронарной) болезни сердца (ИБС)
Международное универсальное определение ОИМ (2018 год)
Согласно международным согласительным документам, ОИМ диагностируется, когда признаки острого некроза миокарда возникают в клинической ситуации, указывающей на наличие ишемии миокарда.
ОИМ, не связанный с недавними инвазивными вмешательствами на коронарных артериях (при разрыве/эрозии атеросклеротической бляшки, дисбалансе между потребностью миокарда в кислороде и его доставкой, тромбозе/рестенозе стента), диагностируется при наличии повышения и/или снижения уровня сердечного тропонина в крови, когда его концентрация как минимум в одной пробе крови превышает 99-й перцентиль от верхней границы нормы и имеется как минимум одно из следующих свидетельств ишемии миокарда:
а) клиническая картина ишемии миокарда;
б) изменения ЭКГ, указывающие на появление ишемии миокарда (возникновение смещений ST-T, блокады левой ножки пучка Гиса (ЛНПГ);
в) появление патологических зубцов Q на ЭКГ;
г) появление признаков потери жизнеспособного миокарда или нарушений локальной сократимости, характерных для ишемической этиологии, при использовании методик, позволяющих визуализировать сердце;
д) выявление тромба в коронарной артерии при коронарной ангиографии (КАГ) или патологоанатомическом исследовании (для ИМ, связанного с разрывом/эрозией атеросклеротической бляшки, тромбозом/рестенозом стента, а также в случаях, когда смерть наступила раньше, чем появилась возможность определения уровня сердечного тропонина в крови или можно ожидать его повышения).
Для констатации ОИМ, связанного с инвазивными вмешательствами на коронарных артерий, учитывается более выраженное увеличение сердечного тропонина (более 5 раз от верхней границы нормы после чрескожного коронарного вмешательства и более 10 раз от верхней границы нормы после операции коронарного шунтирования у больных с исходно нормальной концентрацией тропонина в крови). При исходно повышенном уровне тропонина в крови до процедуры следует убедиться, что его концентрация остается стабильной (варьируется не более чем на 20%) или снижается, чтобы не приписать последующее увеличение уровня биомаркера процедуре в случаях, когда концентрация тропонина продолжает расти из-за недавно перенесенного ОИМ. У этой категории больных о наличии ОИМ, связанного с вмешательством, свидетельствует сочетание высокой концентрации сердечного тропонина в крови с его повышением более 20% от исходного.
Кроме того, необходимо как минимум одно из следующих:
а) изменения ЭКГ, указывающие на появление ишемии миокарда (для ОИМ, связанного с ЧКВ);
б) появление патологических зубцов Q на ЭКГ (достаточно для констатации наличия ОИМ даже в случаях, когда степень повышения концентрации сердечного тропонина в крови после вмешательства не достигает указанных выше значений);
в) появление признаков потери жизнеспособного миокарда или нарушений локальной сократимости, характерных для ишемической этиологии, при использовании методик, позволяющих визуализировать сердце;
г) ангиографические признаки осложнений инвазивного вмешательства, приводящих к ограничению коронарного кровотока (диссекция коронарной артерии, окклюзия крупной эпикардиальной коронарной артерии или шунта, тромботическая окклюзия боковой ветви коронарной артерии, нарушение коллатерального кровотока);
д) тромб, связанный с ЧКВ, или макроспопически большая ограниченная зона некроза миокарда при патологоанатомическом исследовании (для ОИМ, связанного с ЧКВ).
В более поздние сроки заболевания о перенесенном ИМ свидетельствуют:
- наличие патологических зубцов Q на ЭКГ при отсутствии других, неишемических причин для возникновения некроза миокарда;
- свидетельства локальной потери жизнеспособного миокарда, характерные для ишемической этиологии, при использовании методик, позволяющих визуализировать сердце;
- признаки перенесенного ИМ при патологоанатомическом исследовании.
Трансмуральный инфаркт выживаемость. Особенности реабилитации
Трансмуральный инфаркт миокарда требует длительного восстановления. Если осложнения отсутствуют, реабилитационный период занимает 5-6 месяцев. Тяжелые пациенты восстанавливаются более года.
Основные составляющие реабилитационного курса:
- физическая нагрузка;
- модификация факторов риска;
- диета;
- медикаментозное лечение;
- обучение, работа с психологом.
Физическая нагрузка
Важная составляющая процесса реабилитации. Лишенное большой части кардиомиоцитов сердце не справляется даже с легкими нагрузками без специальной подготовки. Сначала пациента учат самым простым вещам: вставать, сидеть, выполнять лежачие виды упражнений.
Затем больному разрешается проходить небольшие дистанции под присмотром врача, подниматься, спускаться по лестнице, увеличивают сложность ЛФК.
Следующий этап – продолжительная ходьба по улице, возможно занятия на кардиотренажерах, легкие аэробные нагрузки.
Модификация факторов рисков
Существует перечень факторов, увеличивающих вероятность развития рецидива, осложнений. Их исключения улучшает прогноз человека. Поэтому реабилитация обычно включает следующие компоненты:

- Отказ от курения. Сигареты вызывают спазм сосудов, ускоряют сердечный ритм. Поэтому курящие люди имеют более высокие шансы умереть в ближайшее время.
- Ограничения потребления алкоголя. Алкоголь повышает вероятность образования атеросклеротических бляшек, усложняет работу сердца. Поэтому инфарктникам необходимо минимизировать или исключить потребления спиртного.
- Снижения веса для пациентов с ожирением. Полные люди более склоны к развитию сердечно сосудистых заболеваний. Чем больше вес, тем сложнее сердцу обеспечить кровоснабжение всех органов, тканей организма.
- Контроль артериального давления (АД). Высокое давление повреждает сосуды. Поэтому необходимо следить, чтобы его значения не превышали 140/90 мм рт. ст.
- Контроль уровня сахара. Больные сахарным диабетом должны следить за концентрацией глюкозы. Высокое содержание сахара повышает риски развития осложнений.
- Профилактика гриппа. Людям, которые перенесли инфаркт миокарда, необходимо ежегодно делать вакцинацию против гриппа. Это заболевание часто дает сердечные осложнения.
Нижний инфаркт миокарда. Симптомы
Трансмуральный инфаркт миокарда обычно имеет выраженную клиническую картину. Наиболее характерным симптомом является интенсивная боль, способная иррадиировать в левую сторону тела — руку, шею, спину, челюсть. Кардиалгия при данной патологии напоминает хорошо знакомый пациентам с заболеваниями сердечно-сосудистой системы приступ стенокардии , но, в отличие от него, крайне сложно купируется, длится более 20 минут.
Применение нитроглицерина, оправданное в большинстве случаев, не дает должного эффекта даже после трех таблеток. Также малоэффективно изменение положения тела, подача свежего воздуха, холодное питье. Помимо боли пациенты могут ощущать головокружение, тошноту вплоть до рвоты. При выраженной сердечной недостаточности на фоне инфаркта появляется одышка , особенно выраженная у женщин. Поражение массивного участка миокарда приводит к нарушению проведения импульса, тахикардии, экстрасистолии , различным блокадам. К общим признакам относят холодный пот , угнетение сознания или эмоциональное возбуждение, выраженную слабость.
Ретроспективно диагностируется около 50% случаев патологии, особенно у пожилых людей или больных сахарным диабетом на фоне развившейся нейропатии, в состоянии после трансплантации сердца. В подобных случаях инфаркт начинается без боли в грудной клетке, поэтому второстепенные признаки приобретают ведущую роль. Нетипичная манифестация может включать в себя инсульт , острый психоз, расстройства пищеварения, периферические эмболии.
Если к общему состоянию присоединяется резорбционно-некротический синдром, к прочим симптомам добавляется повышение температуры тела до 38-39° С на протяжении более 5-7 дней, лейкоцитоз до 15х109/л с преобладанием нейтрофильной фракции. В анализе крови обнаруживается высокая скорость оседания эритроцитов в течение нескольких недель, анэозинофилия. Больные отмечают озноб , сменяющийся жаром, потливость , выраженную слабость.
Стадии инфаркта миокарда. Варианты инфаркта миокарда. Периоды инфаркта миокарда.
Остановимся подробнее на вариантах инфаркта миокарда
• крупноочаговый (Q-ИМ) имеет большую зону некроза, явные изменения комплекса QRS на ЭКГ и высокий риск летальности в первые 6—12 недель, обычно (у 80% больных) возникает из-за полной, стабильной тромботической закупорки коронарной артерии Крупноочаговый ИМ и трансмуральный — это не одно и то же при Q-ИМ трансмуральном некроз максимальный, на всю толщу миокарда (рис 10), есть Q, нет R, при крупноочаговом — некроз не на всю толщину миокарда (имеются транзиторные изменения интервала ST, есть Q и R),
• мелкоочаговый (ИМ без Q) — поражается эндокард (или интрамуральный миокард), но без выхода на эпикард Изменяются только интервал ST (чаще депрессия) и/или изолированно зубец Т Такой ИМ возникает при неполной закупорке артерии тромбом или на фоне хорошо развитого коллатерального кровообращения (что защищает больного от последующего развития трансмурального ИМ)
Обычно Q-инфаркта миокарда связан с большим объемом и зоной поражения ЛЖ, а также с более высокой летальностью
При инфаркте миокарда без Q отмечаются невысокая летальность в начальный период, меньшая выраженность симптоматики, изменений ST—T, рост ферментов (желательно кардиоспецифичных) не менее чем в 1,5—2 раза (держатся повышенными более короткий период), более редкое развитие осложнений ИМ без Q относится к незавершенным остаются достаточно большие участки жизнеспособного миокарда (снабжаемые из пораженной артерии), которые продолжают подвергаться ишемии Поэтому частота повторных ИМ здесь выше, чем при Q-ИМ, часто сохраняется Ст или появляется постинфарктная Ст, которая ведет к рецидиву ИМ

Поскольку эндокард снабжается кровью хуже, то чаще возникает субэндокардиальный ИМ с депрессией ST ниже изолинии и отрицательным Т Нередко при субэндокардиальном ИМ имеется циркулярное поражение с охватом верхушки, передней, перегородочной и боковой стенок ЛЖ Субэндокардиальный ИМ часто развивается у пожилых больных, страдающих AT, XCH, стенозирующим атеросклерозом коронарных артерий или постинфарктным кардиосклерозом Практика показывает- этот ИМ имеет тяжелое течение, а частота осложнений ничуть не ниже, чем при трансмуральном ИМ
Клинические проявления инфаркта миокарда без Q и Q-ИМ фактически ничем не различаются
Выделяют следующие периоды инфаркта миокарда
• Острейший (длительностью от 5 мин до суток, чаще 5— 6 ч) — возникает условно от начала некупирующегося болевого приступа до появления очага некроза миокарда (на ЭКГ еще нет зубца Q) В этот период изменения миокарда еще полностью обратимы Но врачи не часто наблюдают больных в этом периоде Иногда начало ИМ трудно определить, так как может случаться безболевой ИМ вне больницы В это время возможно развитие ранних тяжелых осложнений КШ, ОЛ или аритмии (включая ФЖ)
• Острый (самый опасный) — возникает через сутки и длится до 10-14 дней от начала ИМ В этот период окончательно формируются границы очага некроза (на ЭКГ появляется зубец Q, начинается снижение сегмента ST и формирование отрицательного зубца Т), происходит резорбция некротических масс и начинается формирование рубца Обычно со 2-х суток появляются симптомы резорбционно-некротического синдрома (лихорадка, потливость, лейкоцитоз) С конца 3-х суток ухудшается гемодинамика (вследствие некроза миокарда и уменьшения стрессовой активации кровообращения) Возможно умеренное снижение САД, появление признаков ОСН КШ и ОЛ, тяжелых аритмий, разрывов мышцы сердца, тромбоэмболических осложнений или ухудшения кровообращения мозга (с развитием неврологической симптоматики).
• Подострый (до конца 1-го месяца) — формируется рубец, исчезают проявления резорбционно-некротического синдрома, нормализуются ЭКГ (отрицательный зубец Т часто сохраняется) и сократительная функция миокарда.
• Период рубцевания.
• Постинфарктный кардиосклероз — продолжается после 2-го месяца, зависит от обширности ИМ, наличия осложнений и прочности рубца, сформировавшегося в миокарде. В это время постинфарктный рубец окончательно формируется и происходит адаптация миокарда к новым условиям работы (со сниженной функционирующей массой миокарда ЛЖ).
Патогенез инфаркта миокарда. Краткое описание
Инфаркт миокарда (ИМ) - это острое заболевание, вызванное развитием очага
Критерии острого инфаркта миокарда
Термин ИМ используется, когда присутствуют признаки
1. Выявление подъема и/или падения уровня сердечных биохимических маркеров (преимущественно тропонина), а также при наличии признаков ишемии миокарда одновременно с одним из следующих признаков:
- симптомы ишемии;
- визуализация признаков новой потери жизнеспособности миокарда или новой региональной аномалии движения стенки;
- изменения ЭКГ, указывающие на новую ишемию (новые ST-T изменения или новая блокада левой ножки пучка Гиса (БЛНПГ));
- развитие патологических зубцов Q на ЭКГ.
2. Внезапная сердечная смерть (ВСС), включающая остановку сердца. Часто она имеет симптомы, предполагающие ишемию миокарда, и сопровождается, вероятно, новым подъемом ST или вновь возникшей БЛНПГ, и/или со свидетельством наличия свежего тромба на
3. Для аортокоронарного шунтирования (АКШ) у пациентов с нормальным уровнем тропонина подъем сердечных маркеров служит указателем на перипроцедурный некроз миокарда. Признаками ИМ вследствие АКШ являются:
- подъем уровней биохимических маркеров больше, чем в пять раз по отношению к норме;
- патологические зубцы Q либо БЛНПГ;
- ангиографически задокументированная
- визуализация признаков потери жизнеспособности миокарда.
4. При выполнении чрескожных вмешательств на коронарных артериях (ЧВКА) у больных с исходно нормальным уровнем тропонина, повышение концентрации специфических маркеров повреждения миокарда указывает на развитие
5. Патоморфологические находки, которые свидетельствуют о наличии острого ИМ.
Критерии для постановки диагноза "первичный инфаркт миокарда"
Любой из приведенных ниже критериев соответствует диагнозу первичного ИМ:
- визуализация свидетельств о регионе потери жизнеспособности миокарда, то есть истончение стенки и утеря способности к сокращению, при отсутствии неишемических причин;
- развитие новых патологических зубцов Q с симптомами или без них;
- наличие вылеченного или лечащегося ИМ.