Миф или реальность: можем ли мы выздороветь от коронавируса без лечения
- Миф или реальность: можем ли мы выздороветь от коронавируса без лечения
- Связанные вопросы и ответы
- Может ли человек выздороветь от коронавируса без принятия каких-либо медикаментов
- Какой процент заболевших самостоятельно выздоравливает от COVID-19
- В каких случаях возможно самоизлечение от коронавируса
- Какие факторы влияют на исход болезни без лечения
- Какой роль играет иммунная система в процессе выздоровления от коронавируса без лечения
- Могут ли домашние методы помочь пациенту вылечиться от COVID-19 без посещения больницы
- Какие осложнения могут возникнуть у человека, который решил не обращаться к специалисту при заболевании коронавирусом
- Как важно получить медицинскую помощь при COVID-19 и как это влияет на исход заболевания
- Возможно ли проходить коронавирус совершенно бессимптомно
Миф или реальность: можем ли мы выздороветь от коронавируса без лечения
А министр здравоохранения Михаил Мурашко отметил ещё одно опасное заблуждение, которое сейчас бытует не только среди пациентов, но также и в самом медицинском сообществе. Это неумеренная склонность к антибиотикам. Назначение антибиотиков для лечения коронавируса опасно и не нужно, необходимость в них возникает только в случае осложнений, заявил министр здравоохранения.
«Антибиотикотерапия не является терапией против коронавирусной инфекции впрямую. Используется при осложнениях. При лёгком течении не нужна и является опасной», — сказал глава Минздрава в интервью Первому каналу.
Его поддержал внештатный микробиолог Минздрава профессор Роман Козлов , напомнив, что ещё опаснее, когда антибиотики применяют как профилактику коронавируса. Он отметил, что любые антибиотики не действуют на вирусы и не работают для профилактики возможных бактериальных осложнений при вирусных инфекциях, передаёт РИА Новости. Кроме того, использование таких препаратов не по назначению может привести к тому, что другие микроорганизмы, обитающие в полости рта, в кишечнике, которые потенциально могут вызывать заболевания, станут устойчивыми к ним и лечить возможные бактериальные осложнения станет гораздо сложнее.
Козлов отметил, что во многих российских аптеках наблюдается повышенный спрос на противомикробные препараты, которые часто покупают впрок. Нередко антибиотики принимают для профилактики, сказал профессор. Он призвал не приобретать подобные препараты без назначения и попросил фармацевтов и провизоров не отпускать их пациентам без рецептов.
Профессор кафедры госпитальной терапии Сеченовского университета, президент Альянса клинических химиотерапевтов и микробиологов РФ Сергей Яковлев заявил, что возросшее из-за COVID-19 использование антибиотиков приведёт к росту резистентных штаммов микроорганизмов.
«По некоторым данным, после пандемии резистентных бактерий станет в три-четыре раза больше, кто-то говорит, что их число возрастёт на 50%», — цитируют его слова «Известия».
Уточняется, что резистентными называются штаммы, устойчивые к лекарственному воздействию.
Яковлев выразил опасение, что бесконтрольное применение антибиотиков и антисептиков во время пандемии коронавируса в ближайшее время приведёт к значимому приросту устойчивости. При этом учёный подчеркнул, что точные цифры появятся позже, так как необходимы подсчёт и анализ.
По словам Яковлева, применение антибиотиков достигло катастрофических масштабов. Их назначают в 90% случаев, однако эти препараты нужны лишь 10% пациентов, у которых развиваются бактериальные осложнения.
Связанные вопросы и ответы:
Вопрос 1: Может ли коронавирус пройти без лечения
Ответ: Да, в некоторых случаях коронавирус может пройти без лечения. Однако это зависит от индивидуальных особенностей организма человека и формы течения болезни. В лёгких случаях заболевания организм может самостоятельно справиться с инфекцией без применения специальных медикаментов. Но важно помнить, что даже при лёгком течении болезни необходимо соблюдать рекомендации врачей и режим самоизоляции.
Вопрос 2: Что может способствовать прохождению коронавируса без лечения
Ответ: Некоторые факторы, такие как сильный иммунитет, отсутствие сопутствующих заболеваний и молодой возраст, могут способствовать прохождению коронавируса без лечения. Также важно здоровое образ жизни, правильное питание и физическая активность, что укрепляет иммунитет и помогает организму бороться с инфекцией. Однако стоит помнить, что без консультации врача и наблюдения за состоянием здоровья рисковать здоровьем не стоит.
Вопрос 3: Какие симптомы могут указывать на прохождение коронавируса без лечения
Ответ: В случае прохождения коронавируса без лечения, симптомы могут быть легкими или отсутствовать вовсе. Пациент может испытывать слабость, легкое повышение температуры, головную боль, но без выраженных признаков острой респираторной инфекции. Важно помнить, что у разных людей заболевание может проходить по-разному, поэтому в случае подозрения на коронавирус необходимо обратиться к врачу.
Вопрос 4: Каковы последствия прохождения коронавируса без лечения
Ответ: Последствия прохождения коронавируса без лечения могут быть различными. В некоторых случаях пациенты могут быстро выздороветь и не иметь осложнений. Однако у некоторых людей после перенесенной инфекции могут возникнуть последствия в виде ухудшения общего состояния, ослабления иммунитета или развития хронических заболеваний. Поэтому важно вовремя обращаться к врачу и следовать рекомендациям специалистов.
Вопрос 5: Как можно ускорить процесс выздоровления при прохождении коронавируса без лечения
Ответ: Для ускорения процесса выздоровления при прохождении коронавируса без лечения рекомендуется соблюдать режим покоя, пить большое количество воды, употреблять в питании витамины и минералы. Также важно контролировать температуру тела, отдыхать и избегать физической нагрузки. Если у пациента возникают осложнения или ухудшается состояние здоровья, необходимо обратиться к врачу для назначения соответствующего лечения.
Вопрос 6: Как происходит диагностика прохождения коронавируса без лечения
Ответ: Диагностика прохождения коронавируса без лечения может быть сложной, так как симптомы болезни могут быть незначительными или отсутствовать. Для постановки диагноза врач проводит общий анализ крови, биохимические исследования, а также может назначить ПЦР-тест на выявление вируса. Важно обратиться к специалисту при появлении первых признаков заболевания для своевременной диагностики и назначения необходимого лечения.
Вопрос 7: Какие рекомендации следует соблюдать при прохождении коронавируса без лечения
Ответ: При прохождении коронавируса без лечения важно соблюдать режим самоизоляции, чтобы не заразить окружающих людей. Также рекомендуется употреблять большое количество жидкости, соблюдать правильное питание, отдыхать и предоставить организму возможность самостоятельно справиться с инфекцией. Важно в случае ухудшения состояния здоровья или возникновения осложнений обратиться за медицинской помощью.
Вопрос 8: Могут ли возникнуть осложнения при прохождении коронавируса без лечения
Ответ: Да, при прохождении коронавируса без лечения могут возникнуть различные осложнения. Например, пневмония, повреждение легких, сердечно-сосудистые нарушения, а также другие осложнения, связанные с инфекцией. Поэтому важно наблюдать за своим состоянием здоровья, соблюдать рекомендации врачей и в случае ухудшения самочувствия обратиться за медицинской помощью.
Может ли человек выздороветь от коронавируса без принятия каких-либо медикаментов
Более чем 80 % заболевших ковидом страдают от расстройств обоняния и отчасти вкуса. Ниже мы расскажем, на какой день болезни коронавирусом пропадает обоняние. От начала заболевания может пройти от одних до пяти суток до развития этого симптома. Три четверти пострадавших теряют запахи уже после того, как начинают отмечать сухость в носу и глотке. Держится потеря на протяжении всей болезни. При этом обычно не отмечается заложенности, отечности и каких-либо выделений из носа.
70-80% людей с расстройствами обоняния при ковиде лишаются его полностью и одномоментно. Параллельно пропадает вкус. Нет возможности различать не только оттенки ароматов, но и резкие запахи. При приемах пищи остаются только тактильные ощущения. Больные отмечают, что как будто во рту вместо еды находится бумага или вата. Остальные жалуются на снижение восприятия запахов:
- более тусклые, хуже воспринимаются тонкие при сохранных резких или насыщенных
- или их преследует частичная потеря обоняния — теряются только некоторые запахи — например, перестают пахнуть цитрусовые, но по-прежнему адекватно воспринимается чеснок.
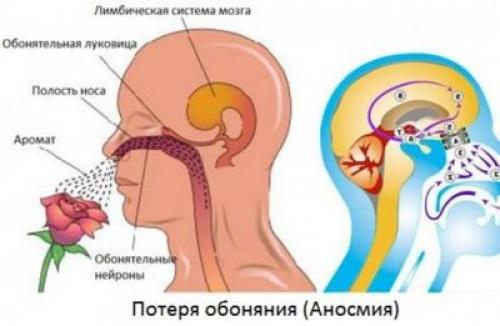
Нарушения по типу обонятельных галлюцинаций могут сопровождать тех, у кого обоняние сохранено полностью или частично. Переболевшие описывают «запах ржавого железа в носу», «оттенок прогорклости у запахов продуктов». Потеря обоняния при коронавирусе может держаться:
- только на протяжении периода лихорадки,
- все время болезни,
- 20-40 суток, сохраняясь даже после выздоровления до месяца,
- стойко до полугода, с медленным восстановлением,
- всю оставшуюся жизнь.
При этом нет прямой зависимости от того, на какой день пропадает обоняние и тяжестью этого симптома. Парадоксальные нарушения проявляются в течение первого месяца после выздоровления. На фоне потерянного или сохранного обоняния человека начинают преследовать: Ощущения несвежести продуктов, примесь тухлого к запаху биологических жидкостей Одновременно многие начинают жаловаться на то, что мясные и молочные блюда кажутся им прогорклыми или подгоревшими. Такая паросмия может мучить до трех месяцев.
Какой процент заболевших самостоятельно выздоравливает от COVID-19
Синдром получил название «постковидный», или просто «постковид». Другое его обозначение — «лонг-ковид». Оно указывает, что болезнь продолжается и после окончания острой фазы.
Первое — патологическая симптоматика сохраняется далеко не у всех, кто перенес COVID-19. Выздороветь без последствий — вполне реальная перспектива. То есть постковид не является фатальным и все-таки отмечается у меньшинства, если рассматривать всех переболевших (большинство из них, более 80%, болело не тяжело).
Второе — выраженность и частота постковидных симптомов напрямую зависит от тяжести перенесенной болезни.
Тем, кто длительное время находился в реанимации, выжил после ИВЛ (механической вентиляции) или ЭКМО (экстракорпоральной мембранной оксигенации), различные проблемы со здоровьем почти гарантированы. Это связано с тем, что в крайне тяжелых, критических случаях патологические процессы охватывают различные органы и системы, нередки септические процессы, почечная недостаточность, другие опасные для жизни ситуации — понятно, что организм выходит из этого с большим трудом и постепенно. Развивается так называемый постреанимационный синдром.
Во многих пораженных при тяжелом ковиде органах — прежде всего в легких, но не только — формируются фиброзные, соединительнотканные структурные изменения, приводящие к нарушению их функции. Истощенный тяжелой болезнью и столь же тяжелым лечением организм требует длительного восстановления.
У тех, кто болел чуть менее тяжело, но также с выраженной симптоматикой, дыхательной недостаточностью и был госпитализирован, последствия ковида дают знать о себе тоже достаточно часто. Через пять месяцев после выписки из стационара более чем у 70% пациентов (только 27% из них были на механической вентиляции) отмечаются нарушения физического и/или психического здоровья, многие стали нетрудоспособными или потеряли работу, по данным исследования британского фонда исследования постковида PHOSP-COVID.
В каких случаях возможно самоизлечение от коронавируса
Всего известно около 40 видов коронавирусов (как патогенных, так и непатогенных для человека). Большинство патогенных форм коронавируса постоянно курсируют среди людей по всему миру и вызывают нетяжёлые ОРВИ — фарингит, трахеит, бронхит и др. Они возникают в зимне-весенний период из-за ослабления защитных сил организма и обострения хронической ЛОР-патологии.
Впервые коронавирусы были обнаружены в 1965 году учёными Д. Тиреллом и М. Бино у пациента с ОРВИ. До 2002 года считалось, что коронавирусы могут вызвать у людей только нетяжёлые респираторные инфекции. Однако с этого времени в мире накопился опыт изучения тяжёлых острых респираторных синдромов, причиной которых стали коронавирусы. Ими были спровоцированы такие заболевания, как:
- атипичная пневмония (вызвана штаммом SARS-CoV);
- ближневосточный респираторный синдром — ОРЗ, плавно переходящее в тяжёлую вирусную пневмонию с дыхательной и иногда почечной недостаточностью (вызван штаммом MERS-CoV);
- потенциально тяжёлое ОРЗ COVID-19 (вызвано штаммом SARS-CoV-2).
Коронавирус SARS-CoV-2 возник недавно : первые сообщения о болезни появились 8 декабря 2019 года. Предположительно данный штамм является рекомбинантом, т. е. вирусом, в котором генетический материал частично дополнен чужеродным геномом коронавируса летучей мыши и неизвестного коронавируса (возможно, змеи или панголина). Местом рождения вируса и появления заболевания является город Ухань, расположенный в провинция Хубэй Китайской Народной Республики. Первичный источник инфекции неизвестен. Предположительно заражение могло произойти на рынке морепродуктов и экзотической пищи (летучие мыши, змеи).
Какие факторы влияют на исход болезни без лечения
При ХБП нужно лечить основное заболевание, которое вызвало развитие болезни почек. Кроме того, обязательно применяются препараты, влияющие на различные звенья патогенеза. Такое комбинированное лечение позволяет затормозить развитие терминальной почечной недостаточности.
Диета при ХБП
Лечение ХБП начинается с диеты. Пациентам следует снизить потребление белка в сутки до 0,6–0,5 г/кг, при тяжёлой ХБП (СКФ 10–25 мл/мин) — до 0,25–0,3 г/кг.
Много белка содержится в мясе, рыбе, сыре, твороге, орехах и бобовых. К низкобелковым продуктам относятся овощи, фрукты, рис, мёд, сливочное и растительное масло.
Низкобелковая диета позволяет уменьшить симптомы и скорость развития уремии.
Если по анализу крови содержание калия более 5 ммоль/л, нужно ограничить его потребление до 2–3 г/сут. Также рекомендуется снизить поступление с пищей фосфатов. Воду можно пить почти без ограничений, но её количество не должно превышать суточный диурез более чем на 500 мл.
Пациентам с гипертонией и/или признаками задержки натрия нужно ограничить соль до 5 г/сут. Необходимо исключить из рациона соленья, маринады, копчёности, колбасы и т. д. Также следует есть меньше жирной, жареной пищи и продуктов с рафинированными сахарами (конфеты, выпечку).
Лечение артериальной гипертензии
Оптимальное артериальное давление (АД) у пациентов с ХБП — меньше 135–140/80–85 мм рт. ст. При концентрации белка в моче 1 г/сут. и более АД должно быть меньше 130/80 мм рт. ст.
Лечение гипертонии при ХБП должно быть длительным и непрерывным. Необходимо сочетать лекарства разных групп: диуретики и препараты, блокирующие активность РААС (ренин-ангиотензин-альдостероновой системы).
Диуретики. У 80 % пациентов с ХБП давление повышается из-за задержки натрия. Чтобы вывести натрий и избыточную жидкость, а также снизить давление, применяют салуретики (разновидность диуретиков, или мочегонных средств): Фуросемид , Этакриновую кислоту и др. Эти препараты повышают скорость клубочковой фильтрации, выводят натрий и калий.
На начальных стадиях хронической болезни почек с осторожностью могут применяться тиазидные диуретики (например, Гипотиазид ) и калийсберегающие диуретики ( Спиронолактон , Верошпирон ,). При развитии ХПН (СКФ ˂ 30 мл/мин) их не применяют совсем или назначают в комбинации с петлевыми диуретиками.
При V стадии ХБП рекомендуется не менее трёх месяцев применять калийсберегающие диуретики. Они снижают риск развития инфаркта , инсульта и других острых сердечно-сосудистых заболеваний. При этом нужно тщательно следить за уровнем калия в крови.
Диуретики могут усугублять нарушения пуринового и фосфорно-кальциевого обмена и ускорять развитие гиперпаратиреоза. Поэтому при постоянном приёме необходимо контролировать не только объём циркулирующей крови и электролиты, но и уровень мочевой кислоты, кальция, паратиреоидного гормона и кальцитриола в крови.
Препараты, блокирующие активность РААС (ренин-ангиотензин-альдостероновой системы). Учитывая активацию ренина и повышение в плазме альдостерона, применяются следующие лекарства:
- β-блокаторы ( Пропранолол , Метопролол , Пиндолол и др.);
- ингибиторы АПФ ( Эналаприл , Рамиприл , Фозиноприл и др.);
- блокаторы АТ1-рецепторов ангиотензина ( Валсартан , Лозартан и др.);
- блокаторы кальциевых каналов ( Верапамил , Нифедипин , Дилтиазем и др.) — всё чаще применятся для лечения почечной артериальной гипертензии; они не ухудшают почечный кровоток, а в ряде случаев способны увеличивать клубочковую фильтрацию.
В соответствии с Федеральными клиническими рекомендациями по диагностике и лечению ХБП 2021 года, ингибиторы АПФ и блокаторы АТ1-рецепторов ангиотензина назначаются при ХБП III–V стадии независимо от наличия артериальной гипертензии и сахарного диабета. Эти препараты позволяют уменьшить содержание белка в моче, замедлить нарушение работы почек, снизить риски сердечно-сосудистых заболеваний. Если нет противопоказаний, препараты можно применять постоянно.
Другое медикаментозное лечение
При ХБП также необходимо:
- Нормализовать фосфорно-кальциевый обмен. Для этого нужно ограничить содержание фосфатов в пище, принимать фосфат-связывающие вещества ( Карбонат или Ацетат кальция , гидроксид алюминия) и препараты активированного витамина D ( Кальцитриол ,и др.).
- Корректировать метаболический ацидоз, ежедневно вводя гидрокарбонат натрия или карбонат кальция.
- Лечить анемию . При снижении гемоглобина до 90–100 г/л рекомендуется принимать лекарства, стимулирующие образование эритроцитов (, Эпоэтин альфа и др.) и препараты железа.
- Нормализовать углеводный и липидный обмен. Применяются препараты, снижающие сахар (бигуаниды, производные сульфонилмочевины и др.). Если достичь оптимального уровня глюкозы не удаётся, добавляют инсулин. При повышенном уровне липидов могут применяться статины или фибраты.
Лечение терминальной стадии ХБП
При V стадии ХБП потребуется заместительная почечная терапия: гемодиализ или перитонеальный диализ. При СКФ ≤ 6 мл/мин. диализ проводится обязательно независимо от наличия симптомов. При СКФ 10–15 мл/мин. диализ может быть назначен пожилым пациентам и детям до 18 лет.
Гемодиализ
Во время диализа кровь пропускают через избирательно проницаемую мембрану и удаляют уремические токсины, избыток воды, натрия и калия.
Детям может быть назначен как гемодиализ, так и перитонеальный диализ. Перитонеальный диализ считается предпочтительным методом для детей, поскольку он безболезненный, легче переносится, может проводиться родителями дома. Осложнения, связанные с катетером, как правило, не опасны для жизни. Но перитонеальный диализ противопоказан при гнойном процессе, опухолях, спайках в брюшной полости, перитоните, негерметичности брюшной полости (илеостоме, дренажах и т. д.).
Перитонеальный диализ при ХБП
Гемодиализ не проводят при дефиците массы у младенцев и невозможности сформировать доступ с адекватным потоком крови. Также процедура противопоказана при сердечно-сосудистой недостаточности и повышенной кровоточивости.
Какой роль играет иммунная система в процессе выздоровления от коронавируса без лечения
Прежде всего, надо помнить, что у 60-80% зараженных людей болезнь протекает или вовсе без симптомов, или в слабой форме. Госпитализация требуется только 15% пациентов, и еще 5% в тяжелой форме попадут в реанимацию.
Поэтому задача человека с легкой формой COVID-19 или какого-то очень похожего на него ОРВИ — не допустить значительного ухудшения собственного состояния и пережить тот период, пока организм учится бороться с вирусом и нарабатывает антитела. Легкой формой считается состояние с температурой ниже 38,5°С, частотой дыхательных движений менее 22 в минуту и отсутствием одышки.
Так что открываем домашнюю аптечку и ищем парацетамол. Это наиболее приемлемое жаропонижающее, рекомендуемое всеми врачами без исключения. С парацетамолом важно не переборщить: передозировка приводит к отравлению, которое может значительно ухудшить состояние человека. При этом страдают печень и почки, которым и так достается от коронавируса — у клеток этих органов тоже есть рецепторы, с которыми он взаимодействует.
Если суточная доза парацетамола принята, а температура критическая, можно использовать ибупрофен. Насчет этого препарата некоторое время назад возникли серьезные разногласия, однако, по последним данным, он не вызывает ухудшения состояния пациентов с COVID-19. И у него тоже есть ограничения по дозировке.
Как рассчитывать дозу жаропонижающего препарата:
- Парацетамол (начиная с 3-месячного возраста) – не более 10-15 мг/кг веса за один прием, можно принимать каждые 4 часа. Суточная доза – не более 90 мг/кг.
- Ибупрофен (начиная с 6-месячного возраста) – не более 10 мг/кг веса за один прием, можно принимать каждые 6 часов. Суточная доза – не более 40 мг/кг.
Для облегчения отхождения мокроты при COVID-19 можно использовать ацетилцистеин, карбоцистеин, амброксол, а также фитопрепараты на основе первоцвета, плюща или тимьяна.
Если болезнь прогрессирует, и состояние пациента переходит в средне-тяжелую форму, то есть у него развивается пневмония, но еще без дыхательной недостаточности, рекомендуется вызвать врача. На данном этапе пандемии, если больной не входит в группу повышенного риска (старше 65 лет и с рядом хронических заболеваний), его скорее всего также не заберут в больницу, а предложат лечиться дома. Врач на этом этапе нужен, чтобы подкорректировать лечение.
Могут ли домашние методы помочь пациенту вылечиться от COVID-19 без посещения больницы
Какие ещё осложнения могут возникнуть после ковида? Кроме органов дыхания вирус оказывает влияние на сердце, сосуды и ЦНС, в особенности на тех, кто тяжело перенёс болезнь. Переболевших в лёгкой форме могут беспокоить депрессивные состояния, слабость, потеря обоняния.
Нередко пациенты, переболевшие COVID-19, обращаются за помощью к невропатологу и психиатру, чтобы избавиться от тревоги, панических атак, острой бессонницы. Это обусловлено воздействием вируса на центральную нервную систему. Длиться такие последствия коронавируса могут несколько месяцев.
По словам врача-пульмонолога Александра Пальмана, доцента кафедры терапии Первого МГМУ им. Сеченова , трагические и смертельные осложнения возникают у тех, кто перенёс тяжёлую форму заболевания с поражением лёгких до 70–80%. Тяжёлые осложнения могут возникать по двум сценариям:
Непосредственное влияние вируса на тот или иной орган, ткань;
Защитная реакция организма на инфекцию, которую врачи называют цитокиновым штормом. Подобная реакция вызывает сильнейшее воспаление, которое повреждает органы.
Поэтому при лечении тяжелобольных пациентов применяют гормональные средства, подавляющие цитокиновый шторм. Для избежания тромботических осложнений схема лечения включает антикоагулянты, так как тромбозы при коронавирусе — частое явление, а они легко могут спровоцировать инсульт.
Вирус может оказывать прямое влияние даже на опорно-двигательный аппарат, и оно возникает не от того, что человек долго лежит при болезни. По словам врачей, не стоит недооценивать эту инфекцию, ведь она может повлиять на органы совершенно неожиданно и в широком спектре.
Коронавирус может иметь серьёзные последствия для здоровья, которые могут возникнуть не только в области дыхания, но и в других органах и системах организма.
Осложнения, которые могут возникнуть после ковида
Вирус может повлиять на сердце, сосуды и центральную нервную систему, особенно у тех, кто перенёс болезнь тяжело.
Переболевшие в лёгкой форме могут испытывать депрессивные состояния, слабость, потерю обоняния.
Лечение осложнений
Пациенты, переболевшие COVID-19, могут обращаться к невропатологу и психиатру для помощи в преодолении тревоги, панических атак, острой бессонницы.
Это обусловлено воздействием вируса на центральную нервную систему. Длительность таких последствий коронавируса может составлять несколько месяцев.
Тяжёлые осложнения
Трагические и смертельные осложнения могут возникнуть у тех, кто перенёс тяжёлую форму заболевания с поражением лёгких до 70–80%.
Тяжёлые осложнения могут возникать по двум сценариям:
- Непосредственное влияние вируса на тот или иной орган, ткань;
- Защитная реакция организма на инфекцию, которую врачи называют цитокиновым штормом.
Поэтому при лечении тяжёлых больных пациентов применяют гормональные средства, подавляющие цитокиновый шторм.
Для избежания тромботических осложнений схема лечения включает антикоагулянты, так как тромбозы при коронавирусе – частое явление, а они легко могут спровоцировать инсульт.
Вирус может оказывать прямое влияние даже на опорно-двигательный аппарат, и это не зависит от того, что человек долго лежит при болезни.
По словам врачей, не стоит недооценивать эту инфекцию, ведь она может повлиять на органы совершенно неожиданно и в широком спектре.
Какие осложнения могут возникнуть у человека, который решил не обращаться к специалисту при заболевании коронавирусом
Пандемия новой коронавирусной инфекции оказала существенное влияние на объемы оказания плановой медицинской помощи населению. В соответствии с Распоряжением Правительства Российской Федерации от 21 марта 2020 г. №710-р в целях обеспечения охраны здоровья населения и нераспространения новой коронавирусной инфекции COVID-19 временно приостановлено проведение профилактических медицинских осмотров и диспансеризации на всей территории Российской Федерации . Региональным властям поручено временно приостановить проведение профилактических медосмотров и диспансеризации определенных групп взрослого населения в медицинских организациях системы ОМС. Данное распоряжение действовало до особого указания Правительства Российской Федерации.
Оказание медицинской помощи в условиях пандемии COVID-19 регламентировано постановлением Правительства от 03.04.20 №432 и приказом Минздрава России от 09.04.20 №299н , в соответствии с которыми приостанавливается проведение диспансеризации населения и меняется порядок получения плановой помощи: теперь получить плановую медпомощь в стационарных условиях можно только по направлению врача поликлиники или представителя органов исполнительной власти субъекта в сфере здравоохранения. Борьба с COVID-19 привела к резкому сокращению плановой медицинской помощи по неинфекционным заболеваниям — в первую очередь по сердечно-сосудистым и эндокринным . Сокращение плановой медицинской помощи во время пандемии новой коронавирусной инфекции наблюдалось как в круглосуточных, так и в дневных стационарах. Так, в период с апреля по август 2020 г. среднее отклонение объемов оказания плановой помощи от показателей 2019 г. составило 52,4 и 26,2% соответственно. В этот же период произошло резкое снижение количества профилактических осмотров и проведения диспансеризации: на 43,1% в апреле и до 67,3% в мае относительно уровней 2019 г. В ряде медицинских организаций проведение диспансеризации и профилактические приемы вообще прекратились. Исключение составила онкологическая помощь, где удалось сохранить объемы оказания плановой медицинской помощи. Кроме того, пандемия COVID-19 привела к существенным изменениям в структуре оказываемой помощи и сопровождалась ростом задолженности медицинских организаций . Неоказание своевременной плановой медицинской помощи в связи с пандемией COVID-19 чревато ростом заболеваемости населения и возможным отложенным ростом смертности, приостановление плановой госпитализации может привести к резкому росту обострений, осложнений хронических заболеваний .
Как важно получить медицинскую помощь при COVID-19 и как это влияет на исход заболевания
В 2020 году коронавирусная инфекция стала самой распространенной болезнью на планете. Ее многие признаки сходны с ОРВИ или сезонным гриппом, это вносит дополнительные трудности при постановке диагноза. Поэтому вопрос о том, как отличить ковид от ОРВИ, сегодня приобретает особую актуальность.
В этой статье мы разберем специфические особенности этих заболеваний.
Коронавирусы относятся к семейству РНК-содержащих вирусов, вызывающих у людей ОРВИ. И на начальной стадии симптомы коронавируса у взрослого человека проявляется так же, как и у обычной простуды Вначале появляются слабость в теле, недомогание, невысокая температура.
В дальнейшем, при средней тяжести заболевания, к этим симптомы присоединяются:
- боль в горле
- конъюнктивит
- сухой кашель
- высыпания на теле
У некоторых больных наблюдаются диарея, боль в животе, тошнота, рвота. У 80% пациентов состояние ухудшается до легкой или средней степени тяжести. Дети в большинстве случаев переносят болезнь легко, без развития осложнений.
Вероятность тяжелого течения заболевания повышается у людей старшего возраста и пациентов с хроническими заболеваниями (например, с патологиями сердца, дыхательной, иммунной системы).
Тяжелое течение инфекции проявляется:
- высокой температурой
- кашлем
- болью в грудной клетке
- нехваткой воздуха
- одышкой
Эти признаки свидетельствуют о развитии пневмонии. При таком состоянии пациенту нужна срочная врачебная помощь. Сейчас для экстренного вызова врача при симптомах коронавируса используют номер 122.
Возможно ли проходить коронавирус совершенно бессимптомно
COVID-19 — это вирусное заболевание, которое может поражать легкие и дыхательные пути. Симптомы COVID-19 могут быть слабо или сильно выраженными. Они могут включать:
- повышенную температуру (выше 100,4 ° F или 38 °C) или озноб;
- кашель;
- проблемы с дыханием (например одышка или сдавленность в груди);
- слабость (чувство сильной усталости или упадок сил);
- мышечная боль или боль в теле;
- Головную боль
- потерю вкусовых ощущений и обоняния;
- боль в горле;
- заложенность носа или насморк;
- тошнота (ощущение подступающей рвоты) или рвота;
- диарея (жидкий или водянистый стул);
Вы можете впервые заметить симптомы через 2–14 дней после заражения вирусом. Они могут сохраняться в течение 1–3 недель. Как правило, у больных раком симптомы такие же, как и у других людей.
У некоторых заболевших COVID-19 симптомы могут не проявляться (т. е. болезнь проходит бессимптомно). Даже при отсутствии симптомов вы можете распространять вирус и заражать других людей.
У многих людей может наблюдаться кашель в течение нескольких недель после того, как они переболели вирусным заболеванием, таким как COVID-19. Если кашель не усиливается или, наоборот, ослабевает, то нет причин для беспокойства. Старайтесь кашлять в согнутый локоть или прикрывайте рот и нос салфеткой. Если кашель усиливается, или в мокроте (слизи, которую вы откашливаете) появилась кровь, чего ранее не было, или при кашле выделяется большее количество мокроты, позвоните своему медицинскому сотруднику.