Что должен знать каждый перед прививкой от коронавируса
- Что должен знать каждый перед прививкой от коронавируса
- Связанные вопросы и ответы
- Какие преимущества прививки от коронавируса
- Какой эффективности можно ожидать от вакцины
- Какой процесс вакцинации от COVID-19
- Какие осложнения или побочные эффекты могут возникнуть после прививки
- Есть ли противопоказания для вакцинации
- Сколько действует иммунитет после прививки
- Необходимо ли делать дополнительные прививки для поддержания иммунитета
- Как выбрать подходящую вакцину
- Какие меры предосторожности стоит соблюдать после вакцинации
Что должен знать каждый перед прививкой от коронавируса
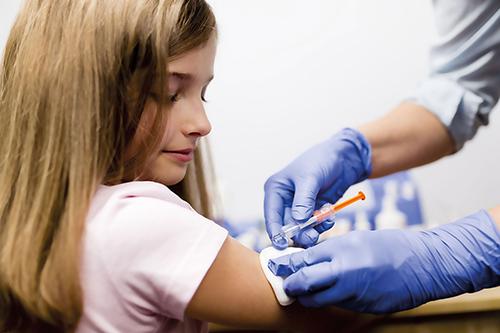
Cделать прививку против COVID-19 можно, если вы совершеннолетний гражданин России, не болели ОРВИ в течение двух недель до прививки и не болеете в момент вакцинации, в последние 30 дней не делали прививок и у вас нет обострения хронического заболевания.
Узнать информацию о вакцинации в своем регионе можно на сайте областного минздрава.
В Москве сделать прививку можно во всех поликлиниках города. Заранее записаться или отменить запись можно на mos.ru , через мобильное приложение «Госуслуги Москвы» ( App Store , Google Play ), через мобильное приложение «Моя Москва» ( App Store , Google Play ), на emias.info , через мобильное приложение «ЕМИАС.ИНФО» ( App Store , Google Play ), через портал госуслуг (в поле «Специалисты» выберите «Вакцинация от COVID-19»), в информационных киосках городских поликлиник, позвонив в пункт вакцинации.
Кроме того, вакцинация проводится без записи в павильонах «Здоровая Москва» (препараты «Спутник V» и «ЭпиВакКорона»), в семи офисах «Мои документы» (в шести флагманах и центре госуслуг района Ясенево), в торговых центрах и других общественных местах (препарат «Спутник V»).
Препарат состоит из двух компонентов, поэтому вакцинация проводится двукратно. Если вы сделали первую инъекцию в другом регионе, а потом приехали в Москву, то вторую прививку можно сделать в Москве.
После всех процедур пациент получает сертификат с отметками о двух прививках, подтверждающий факт прохождения вакцинации против коронавируса. Записываться нужно только на первую вакцинацию. На вторую запишут автоматически и напомнят о ней за сутки в СМС-сообщении (дата, время и поликлиника, куда нужно приехать).
Связанные вопросы и ответы:
1. Какие прививки от коронавируса доступны на сегодняшний день
На сегодняшний день доступны различные варианты вакцин от коронавируса, такие как Sputnik V, Pfizer-BioNTech, Moderna, AstraZeneca и другие. Каждая из них имеет свои особенности и эффективность, поэтому важно ознакомиться с информацией о каждой вакцине перед принятием решения о прививке.
2. Какие побочные эффекты могут возникнуть после прививки от коронавируса
После прививки от коронавируса могут возникнуть такие побочные эффекты, как боль в месте укола, лихорадка, усталость, головная боль, мышечные боли и другие симптомы. Однако они обычно проходят через несколько дней и являются нормальной реакцией организма на вакцинацию.
3. Кому рекомендовано делать прививку от коронавируса
Прививку от коронавируса рекомендовано делать всем людям, старше определенного возраста, без противопоказаний к вакцинации. Особенно важно вакцинировать тех, кто находится в группе повышенного риска развития тяжелого течения болезни.
4. Как долго действует прививка от коронавируса
Длительность защиты после прививки от коронавируса может различаться в зависимости от типа вакцины. Например, некоторые вакцины требуют повторной вакцинации через определенный промежуток времени для укрепления иммунитета. Важно следовать рекомендациям производителя и медицинских специалистов.
5. Какие противопоказания могут быть к прививке от коронавируса
К противопоказаниям к прививке от коронавируса могут относиться аллергические реакции на компоненты вакцины, острые заболевания, беременность в некоторых случаях и другие ограничения, о которых необходимо сообщить врачу перед вакцинацией. Перед прививкой важно проконсультироваться со специалистом.
Какие преимущества прививки от коронавируса
Вектор – это вирус, который доставляет в организм нужный генетический материал. Вектор лишен гена размножения и не опасен для здоровья.
В вакцинах от коронавируса в качестве вектора используют аденовирус, возбудитель простуды. В него вставляют генетическую часть SARS-CoV-2, чтобы иммунная система отреагировала на нее выработкой антител.
Векторные вакцины на основе аденовируса хорошо изучены. Они легко проникают в клетки человека, безопасны и способны вызывать длительный иммунный ответ. Однако повторно одну и ту же аденовирусную вакцину использовать не получится, так как в следующий раз уже не будет выраженного иммунного ответа.
К векторным вакцинам от коронавируса относятся отечественная «Спутник V», англо-шведская AstraZeneca и китайская «Конвидеция».
Вакцина «Спутник V» от Центра им. Гамалеи (Россия)
В качестве вектора в ней используется аденовирус человека. В него встроен ген, кодирующий S-белок на поверхности шипов коронавируса, с помощью которого вирус проникает в клетки. По данным испытаний третьей фазы, эффективность вакцины составила 91,6%. В ста процентах случаев она предотвратила развитие тяжелой формы коронавируса. Вакцина испытывалась на участниках от 18 до 84 лет. Среди наиболее частых побочных эффектов – гриппоподобные симптомы, высокая температура, отечность и болезненность в месте инъекции.
Вакцину хранят в замороженном виде при температуре -18°C. Можно использовать в жарком климате, так как разработана сухая версия вакцины: она хранится при +2 - +8°C. Стоимость одной дозы не превышает $10. Для россиян вакцина бесплатна.
Кроме России вакцина используется в Алжире, Гвинее, Сербии, Венгрии, Индии, Казахстане, а также в двадцати латиноамериканских странах, в том числе в Аргентине.
Вакцина AZD1222 от компании AstraZeneca (Великобритания, Швеция)
Разработана совместно с Оксфордским университетом. В ней тоже используется вектор на основе аденовируса, но не человека, а шимпанзе. По результатам клинических испытаний, вакцина AstraZeneca показала эффективность 70% на участниках в возрасте 18-55 лет. Побочные эффекты включают в себя мышечную и головную боль, местные реакции.
В отличие от «Спутника V», AZD1222 может вводиться одной дозой. Хранится при температуре от 2°C до 8°C, стоимость одной дозы препарата составляет $3-$5.
Вакцина AstraZeneca разрешена для использования в Северной и Латинской Америке, Западной Европе, Северной Африке, Юго-Восточной Азии и Океании.
Вакцина Ad5-nCoV или «Конвидеция» от CanSinoBiologics (Китай)
Вектором выступает аденовирус человека. Испытания вакцины еще не завершены: III фаза проходит в Пакистане, Мексике, России, Чили. Этой вакциной уже привили китайских военнослужащих. Данные об эффективности препарата пока не опубликованы.
Какой эффективности можно ожидать от вакцины
BioNTech и Pfizer. Вакцина BNT162b2 (BioNTech/Pfizer) первой была зарегистрирована в ЕС. В ее основе находится матричная РНК, кодирующая ген шпилечного (спайкового) S-белка коронавируса.
Преимуществом генных вакцин является то, что в организм человека вводится чистый препарат матричной РНК, которая сама по себе безопасна. Иммунный ответ при этом формируется именно на тот антиген (S-белок), который закодирован в эту мРНК. Он приводит к появлению как нейтрализующих антител, связывающих и подавляющих вирусные частицы, так и цитотоксических Т-лимфоцитов, уничтожающих зараженные клетки и, следовательно, препятствующих распространению вирусной инфекции.
Недостатком мРНК-вакцин можно назвать то, что ранее эта технология не использовалась в здравоохранении для массовой вакцинации. Конечно, с научной точки зрения BNT162b2 безопасна, однако требуются длительные наблюдения за ее фактической безопасностью и эффективностью. Кроме того, липидные наночастицы в составе вакцины могут служить аллергенами и обладать токсичностью, особенно при передозировке. Значительным недостатком также является сверхнизкая температура хранения (-70 °С), что существенно затрудняет ее транспортировку и применение.
Moderna. Вакцина mRNA-1273 по своему составу очень похожа на BioNTech/Pfizer. В ходе клинических исследований участники, по данным производителя и контрольных органов, хорошо переносили прививку. Поствакцинальная реакция была мягкой и непродолжительной. У 9,7 % человек, привитых mRNA-1273, отмечалась общая слабость. Небольшая часть участников исследований испытала аллергическую реакцию, а в единичных случаях — даже паралич лицевого нерва. Однако пока однозначно не доказана непосредственная связь этой реакции с прививкой.
В отличие от BioNTech и Pfizer, вакцину Moderna можно хранить при температуре 2–8 °C до 30 дней или при -20 °C — до 6 месяцев. Остальные преимущества и недостатки те же, что и у вакцины BNT162b2.
Какой процесс вакцинации от COVID-19
Вакцины спасают множество жизней, но их широкому распространению мешает большое количество мифов. Развеять их можно, если знать, как на самом деле работают вакцины против COVID-19
Самое важное, что нужно понять о вакцинах, — это то, что они готовят наше тело для борьбы с инфекцией без заражения организма вирусом. Таким образом, вакцины помогают организму быть готовым к вторжению патогенов, которые в противном случае могли бы стать причиной тяжелой болезни.
Четыре из пяти вакцин от COVID-19, доступных в России, сосредоточены на так называемом S-белке вируса SARS-CoV-2. SARS-CoV-2 представляет собой круглую оболочку (вирион), покрытый «шипами». Эти шипы и есть молекулы S-белка. В реальном коронавирусе S-белки позволяют вирусу проникать в клетки, чтобы патоген мог создавать больше копий самого себя. Он делает это, прилипая к определенным видам белков, называемых рецепторами, на клетках человека — особенно активно коронавирус делает это при контакте с клетками легких. Таким образом, вирус может проникнуть в здоровые клетки и заразить их.
Вакцины «Спутник» и «Спутник Лайт» предоставляют клеткам организма инструкции по производству этого белка. Двухкомпонентная вакцина «Спутник V» и ее первый компонент «Спутник Лайт» представляют собой вирусные векторы — фактически, аденовирусы, отредактированные так, что размножаться они не способны, но несут в себе важный элемент — ДНК для производства S-белка коронавируса. Такой вирус не может создавать копии, но переносит свою ДНК в клетку человека. Эта ДНК копируется в мРНК, которая затем переводит инструкции в белки — в данном случае в S-белок коронавируса. Принцип работы «Эпиваккороны» чуть проще — она представляет собой уже готовый S-белок, который организму остается распознать и выработать на него иммунный ответ.
Как только аденовирусная вакцина против COVID-19 попадает в организм, она поглощается клетками тканей и специальными иммунными дендритными клетками, которые живут в мышцах, коже и тканях органов. Дендритные клетки следят за всеми частями тела в поисках признаков вторжения микроорганизмов, например, коронавируса. Как только ДНК аденовируса или S-белок оказываются внутри дендритных клеток, они начинают использовать инструкции для создания этого соединения. Этот процесс обычно занимает менее 12 часов. После того как белки созданы, они проходят процесс антиген-презентации для их распознавания иммунной системой. Иммунные клетки распознают антиген и затем уничтожают клетку, которая выработала «плохой» белок. Через некоторое время организм начинает производить антитела, специфичные для S-белка коронавируса.
Важно знать, что, хотя ваши клетки создали свои собственные S-белки, у них недостаточно информации, чтобы сделать копии всего вируса. Но молекулы могут активировать иммунную систему организма, чтобы усилить ее защиту, чтобы она была готова к вторжению цельного коронавируса.
Вакцины спасают множество жизней, но их широкому распространению мешает большое количество мифов. Развеять их можно, если знать, как на самом деле работают вакцины против COVID-19.
Как работают вакцины
Самое важное, что нужно понять о вакцинах, — это то, что они готовят наше тело для борьбы с инфекцией без заражения организма вирусом. Таким образом, вакцины помогают организму быть готовым к вторжению патогенов, которые в противном случае могли бы стать причиной тяжелой болезни.
Принцип работы вакцин
Четыре из пяти вакцин от COVID-19, доступных в России, сосредоточены на так называемом S-белке вируса SARS-CoV-2. SARS-CoV-2 представляет собой круглую оболочку (вирион), покрытый «шипами». Эти шипы и есть молекулы S-белка. В реальном коронавирусе S-белки позволяют вирусу проникать в клетки, чтобы патоген мог создавать больше копий самого себя. Он делает это, прилипая к определенным видам белков, называемых рецепторами, на клетках человека — особенно активно коронавирус делает это при контакте с клетками легких. Таким образом, вирус может проникнуть в здоровые клетки и заразить их.
Вакцины "Спутник" и "Спутник Лайт"
Вакцины "Спутник" и "Спутник Лайт" предоставляют клеткам организма инструкции по производству этого белка. Двухкомпонентная вакцина "Спутник V" и ее первый компонент "Спутник Лайт" представляют собой вирусные векторы — фактически, аденовирусы, отредактированные так, что размножаться они не способны, но несут в себе важный элемент — ДНК для производства S-белка коронавируса. Такой вирус не может создавать копии, но переносит свою ДНК в клетку человека. Эта ДНК копируется в мРНК, которая затем переводит инструкции в белки — в данном случае в S-белок коронавируса.
Вакцина "Эпиваккороны"
Принцип работы "Эпиваккороны" чуть проще — она представляет собой уже готовый S-белок, который организму остается распознать и выработать на него иммунный ответ.
Какие осложнения или побочные эффекты могут возникнуть после прививки
Каждый случай осложнения (подозрения на осложнение), потребовавший госпитализации, а также завершившийся летальным исходом, должен быть расследован комиссией специалистов (педиатром, терапевтом, иммунологом, эпидемиологом и др.), назначаемыми главным врачом областного госсанэпиднадзора в субъекте Российской Федерации. При расследовании осложнений после БЦЖ-вакцинации в состав комиссии необходимо включить врача-фтизиатра.
При проведении расследования следует иметь в виду, что патогномоничных симптомов, которые позволили бы однозначно считать каждый конкретный случай поствакцинальным осложнением или необычной реакцией, не существует. И такие клинические симптомы, как высокая температура, интоксикация, неврологическая симптоматика, различные виды аллергических реакций, в т.ч. немедленного типа, могут быть вызваны не вакцинацией, а заболеванием, совпавшим во времени с проведенной прививкой. Поэтому каждый случай заболевания, резвившийся в поствакцинальном периоде, и трактуемый как поствакцинальное осложнение, требует тщательной дифференциальной диагностики как с инфекционными (ОРВИ, пневмония, менингококковая и кишечные инфекции, инфекции мочевыводящих путей и т.п.), так и неинфекционными заболеваниями (спазмофилия, аппендицит, инвагинация, илеус, опухоль мозга, субдуральная гематома и т.п.) с использованием инструментальных (рентгенография, ЭхоЭГ, ЭЭГ) и лабораторных (биохимия крови с определением электролитов, в том числе кальция, цитология ликвора и др.) методов исследования, исходя из клинической симптоматики заболевания.
Есть ли противопоказания для вакцинации
Все противопоказания перечислены в официальных рекомендациях Минздрава. Они относятся как к взрослым, так и детям.
Согласно этому документу, противопоказания делятся на 2 вида:
- Абсолютные – полный запрет на вакцинацию, который действует всю жизнь, так как у организма имеются особенности, которые не исчезают с возрастом.
- Относительные – иммунизация откладывается по ряду причин, но при их исчезновении запрет на прививку снимается.
Абсолютные противопоказания
Относятся к небольшой группе людей. Не делают никакие прививки, если после предыдущей вакцинации наблюдалась выраженная реакция – температура выше 400, заметный отек и сильное покраснение в месте инъекции. Также прививки запрещены при анафилактических и аллергических реакциях на вакцины, вводившиеся ранее.
Медотвод на введение любых живых вакцин получают пациенты, страдающие иммунодефицитом и беременные.
Также в некоторых случаях запрещается иммунизация конкретной вакциной, но запрет не распространяется на все остальные.
Например, коревую вакцину нельзя применять для людей с тяжелыми проявлениями аллергии на антибиотики-аминогликозиды (Гентамицин, Тобрамицин). А противопоказанием к прививке против гепатита В служит аллергия на дрожжи.
Относительные противопоказания
Решение о том, откладывать вакцинацию или нет, принимает врач. Основанием для временной отмены служит:
- близость к очагу эпидемии, контакт с зараженным человеком;
- острая фаза любой болезни;
- обострение хронических патологий;
- недавно перенесенные хирургические вмешательства;
- переливание крови.
При острой форме болезни вернуться к вопросу вакцинации можно через 2-4 недели после полного выздоровления. Пациентам с хроническими патологиями прививку делают только в стадии ремиссии. В течение 3-4 недель не следует без крайней необходимости проводить иммунизацию пациентам, перенесшим хирургическое вмешательство. Если операция плановая, лучше привиться заранее, за месяц и более до вмешательства.
При наличии одного из перечисленных противопоказаний, перед вакцинацией рекомендуется пройти обследование. Это даст возможность убедиться в отсутствии риска осложнений после введения вакцины.
Сколько действует иммунитет после прививки

Формирование коллективного иммунитета постоянно упоминается как главная цель вакцинации, но что именно это значит? Приводим ответы на 4 самых главных вопроса о коллективном иммунитете.
Что такое коллективный иммунитет?
Когда у достаточного количества людей формируется иммунитет против определенного инфекционного заболевания (путем вакцинации или после перенесенной инфекции), болезни становится намного сложнее распространяться в популяции. Это приводит к образованию непрямого механизма защиты коллектива даже для тех, у кого иммунитета еще нет.
Эксперты стараются вычислить минимальный процент от популяции, при котором болезнь замедляет свое распространение – так называемый порог коллективного иммунитета. Это происходит, когда инфицированный передает заболевание менее чем одному человеку. Например, для кори это число составляет около 95%, потому что один инфицированный способен заразить 12-18 человек. Но даже при коллективном иммунитете все также возможны локальные вспышки заболевания.
Какой порог коллективного иммунитета у Covid-19?
Эксперты считают, что это значение находится в диапазоне 70-90%. В городах, для которых характерен тесный контакт между людьми, этот порог выше, в то время как для менее населенных пунктов проживания этот порог может быть меньше. Также это зависит от соблюдения мер социального дистанцирования – при их выполнении этот порог, соответственно, ниже.
Однако при образовании штаммов, уклоняющихся от сформированного иммунного ответа, эффективность коллективного иммунитета значительно снизится.
Означает ли формирование коллективного иммунитета возвращение к нормальной жизни?
Хотя вакцинация – крайне важный шаг в сдерживании инфекции, иммунитет является только частью одного большого уравнения.
Вирус продолжит циркулировать в популяции и после формирования коллективного иммунитета. Например, если 1 инфицированный имеет "коэффициент заражения" 0,8, то 100 000 человек заразят 80 000 других. Они в свою очередь заразят еще 64 000 и так далее. Таким образом, меры социального дистанцирования все также будут оказывать эффективное воздействие на сдерживание пандемии.
Можно ли утратить коллективный иммунитет?
Поддержание иммунитета – это постоянная борьба с инфекционными заболеваниями. Поэтому вакцины от гриппа выпускаются и обновляются ежегодно, а прививка от дифтерии требует ревакцинации через 10 лет. По этой же причине в 2019 г наблюдались вспышки кори – невакцинированные люди сделали популяцию более уязвимой к распространению инфекции.
Эксперты до сих мор не могут точно сказать, какую длительность имеет иммунитет к SARS-CoV-2 . Данные говорят о том, что он длится только 6-8 мес. Вполне вероятно, что для поддержания иммунитета потребуются дополнительные мероприятия по вакцинации.
Как узнать есть ли у меня иммунитет?
Иммунитет можно получить двумя способами: 1) с помощью вакцинации; 2) перенеся заболевание COVID-19.
Чтобы узнать, есть ли у вас иммунитет после вакцины, необходимо сделать специальный тест. После вакцинации "Спутник V" нужно сдать тест на антитела к спайковому (S) белку SARS-CoV-2, IgG, который можно сделать в нашей клинике. Стоимость анализа вместе с забором крови - 1300 рублей. При вакцинации "ЭпиВакКороной" подойдет только специальный тест, который может предоставить только создатель данной вакцины.
Если вы думаете, что уже переболели COVID-19 или хотите проверить свой уровень антител после заболевания, то нужно сдать анализ на антитела SARS-CoV-2 IgG. Стоимость исследования в нашей клинике - 1060 рублей.
Узнать подробности можно по телефону 240-03-03.
Необходимо ли делать дополнительные прививки для поддержания иммунитета
Для начала стоит отметить, что центр Чумакова является единственным российским поставщиком вакцин для ВОЗ и UNICEF. Главная разработка центра – вакцина от полиомиелита – используется по всему миру, включая США и Европу.
Вакцина "КовиВак" сделана из настоящего вируса COVID-19, который специально выращивают, а затем «убивают» химическим путем (официально это называется инактивированный вирус). Инактивация — самый старый и хорошо отработанный способ создания вакцин. Недостатком инактивированных вакцин является их неспособность проникать в клетки и формировать Т-клеточный иммунитет, они запускают только производство антител.
По утверждению сотрудников центра им.Чумакова, в качестве образца для взращивания был отобран самый сильный и агрессивный вирус, который они смогли найти у пациентов. При этом, «КовиВак» будет эффективен не только в отношении исходного вируса, но и для его модификаций.
«КовиВак» вводится двукратно с интервалом в 14 дней, иммунитет к коронавирусной инфекции появляется на 28-й день после вакцинации.
Результаты клинических испытаний еще не опубликованы. Пока приходится опираться на заявления, сделанные разработчиками вакцины или чиновниками. По предварительным данным, эффективность «КовиВак» составляет 90%, а испытания «подтвердили полную безопасность и низкую реактогенность этого препарата». Но, в отличие от "ЭпиВакКороны", данный препарат вызывает больше доверия в силу использования давно известной методики производства вакцины.
Особо рассчитывать на массовое производство данной вакцины не стоит. Из-за необходимости выращивать живой вирус, к процессу производства вакцины нельзя привлечь обычные компании. Скорее всего, изготавливать «КовиВак» будет сам Центр им.Чумакова. Сейчас планируется выпускать 10 млн доз вакцины в год.
Как выбрать подходящую вакцину
Вакцинация от COVID-19 сейчас вызывает много интереса. Прививка двухэтапная, да и на полную выработку иммунитета после курса вакцинации требуется время. В связи с этим у многих возникает вопрос: какие правила надо соблюдать после прививки, чтобы не заболеть, пока организм еще не выработал крепкую защиту?
Роспотребнадзор предлагает своюо том, какие правила стоит соблюдать, чтобы не заболеть в период между прививками и сразу после прохождения курса вакцинации.
Как сообщает ведомство, стоит понимать, что у некоторых людей может развиваться гриппоподобный синдром. Речь идет о ситуации, когда повышается температура и проявляются другие симптомы. Далеко не у всех возникает такая реакция, но, если она появилась, это вариант нормы. В такой ситуации, как отмечают в Роспотребнадзоре, допускается применение симптоматической терапии, например жаропонижающих и противовоспалительных средств. Также стоит проконсультироваться с врачом.
Непосредственно после вакцинации в первые три дня следует по возможности избегать интенсивных физических нагрузок, а также посещения сауны. Что касается душа, то тут ограничений нет. Кроме того, в течение все тех же трех дней после прививки стоит воздерживаться и от алкоголя.
В Роспотребнадзоре отмечают, что полноценный иммунный ответ формируется после вакцинации за 35-42 дня, соответственно, чтобы не заразиться и не заболеть COVID-19 до этого момента, следует неукоснительно соблюдать все меры предосторожности. Это значит, что следует носить маску, соблюдать социальную дистанцию, а также не забывать о правилах личной гигиены.
Какие меры предосторожности стоит соблюдать после вакцинации
В нашей стране в настоящий момент используются исключительно отечественные препараты.
Они разделяются на несколько групп:
- Векторные. Эти вакцины являются
генно-инженерными . Они созданы с использованием гена одного из белков вируса. К векторным препаратам относятся «Спутник V» и «Спутник Лайт». Они обеспечивают эффективную выработку антител и клеточного иммунитета - Пептидные. Эти вакцины созданы на основе готовых очищенных белков вируса. Пептидным препаратом является «ЭпиВакКорона»
- Цельновирионные (цельновирусные). Эти вакцины созданы на базе инактивированных (убитых) или ослабленных частиц вируса. Цельновирионным препаратом является «КовиВак»
Рассмотрим все вакцины от коронавируса более внимательно, определим их виды и отличия.
«Спутник V» (от Исследовательского центра имени
Препарат создан на основе аденовируса (вируса, вызывающего ОРВИ) человека. Для разработки вакцины вирус лишили гена размножения. Благодаря этому он стал так называемым вектором (транспортным средством для доставки груза в клетки организма). В качестве груза в данном конкретном случае выступает генетический материал заболевания, против которого и работает препарат. Поступая в клетку, груз стимулирует выработку антител.
Важно! После введения первой дозы препарата организм человека от заражения еще не защищен. Это обусловлено тем, что антитела вырабатываются постепенно. Максимальный их уровень обеспечивается примерно через 2–3 недели после постановки второй прививки.
- Общая эффективность вакцины «Спутник V» составляет 91,6%
- Защита от тяжелого течения заболевания – 100%
Иммунитет после вакцинации сохраняется примерно 2 года. При этом важно понимать, что антитела в крови присутствуют определенное количество времени, которое во многом зависит от индивидуальных особенностей пациента. В настоящий момент говорят о том, что хватает их примерно на год. При этом клеточный иммунитет сохраняется. Он защищает организм и после исчезновения антител.
«Спутник Лайт» (однокомпонентный вариант вакцины «Спутник V»)
Этот препарат отличается от исходного тем, что достаточно введения одной его дозы.
«ЭпиВакКорона» (от Центра «Вектор»)
Данная вакцина разработана на основе искусственно созданных фрагментов белков вируса. Благодаря этому она дает минимальное количество побочных эффектов. К основным относят возможную болезненность в месте инъекции и незначительное повышение температуры тела на короткое время. При этом и эффективность препарата является более низкой, чем у вакцины «Спутник V». Для повышения данного показателя проводится двукратная вакцинация с интервалом в 2–3 недели. На формирование иммунитета уходит около 30 дней. Ревакцинация по предварительным оценкам требуется примерно через 6–9 месяцев.
Разработчики уверяют, что препарат может обеспечить защиту организма от различных штаммов коронавируса. Но существует и другое мнение. Некоторые специалисты утверждают, что вакцина уязвима при мутациях вируса.
- Общая эффективность «ЭпиВакКороны» в настоящий момент не определена
- Защита от тяжелого течения заболевания – 100%
«КовиВак» (от Центра
Для производства вакцины использован вирус