Антитромботическая терапия при TAVI. Результаты исследования POPular TAVI (2020г)
- Антитромботическая терапия при TAVI. Результаты исследования POPular TAVI (2020г)
- Рекомендации для пациентов с протезированными клапанами сердца. Физические нагрузки после замены клапана
- Регургитация. Недостаточность митрального клапана
- TAVI рекомендации. Лечение стеноза аортального клапана
- Риоцигуат. Фармакокинетика
Антитромботическая терапия при TAVI. Результаты исследования POPular TAVI (2020г)
Степанов Максим Маркович
заведующий отделением - врач-кардиолог, к.м.н.
2-е кардиологическое отделение
Результаты данного исследования были представлены на онлайн-конгрессе Европейского Общества Кардиологов (ESC) в 2020 году, и впоследствии опубликованы в журнале New England Journal of Medicine
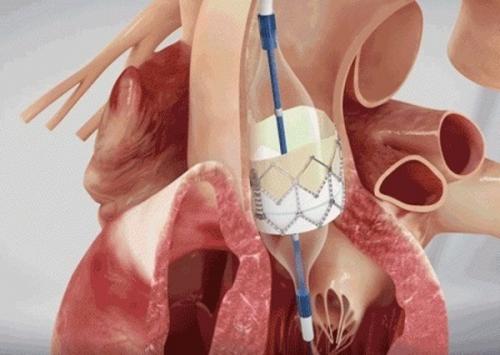
Изолированное применение аспирина после транскатетерной имплантации аортального клапана (TAVI) значительно уменьшает вероятность кровотечений по сравнению со схемой “аспирин плюс клопидогрел”, и при этом не увеличивает частоту тромбоэмболических осложнений. Данные результаты были получены в исследовании POPular TAVI (690 пациентов).
В гайдлайнах многих кардиологических обществ ранее было рекомендовано применение двойной антиагрегантной терапии после процедуры TAVI, в сроки от 3 до 6 месяцев после операции. Ведущие мировые кардиологи ожидают, что клинические рекомендации после озвучивания результатов POPular TAVI изменятся.
Исследование проводилось в двух группах пациентов, перенесших операцию TAVI. Результаты в первой группе больных (принимающих антикоагулянты вследствие других заболеваний) были продемонстрированы ранее, в начале 2020 года. Не было показано никакой пользы от добавления клопидогрела, напротив, у пациентов был отмечен рост частоты кровотечений. В настоящее время были опубликованы результаты во второй группе (пациенты после TAVI, которые не принимали дополнительные антикоагулянты). Результаты оказались аналогичными – изолированное использование аспирина оказалось предпочтительнее схемы “аспирин плюс клопидогрел”.
Один из авторов исследования Тен Берг объяснил, что рекомендация о двойной антиагрегантной терапии (ДААТ) после TAVI была принята по аналогии с пациентами, перенесшими чрескожное коронарное вмешательство (ЧКВ) со стентированием. Считалось, что те же преимущества будут наблюдаться и у больных после TAVI, так как клапан в данном устройстве вмонтирован в стент.
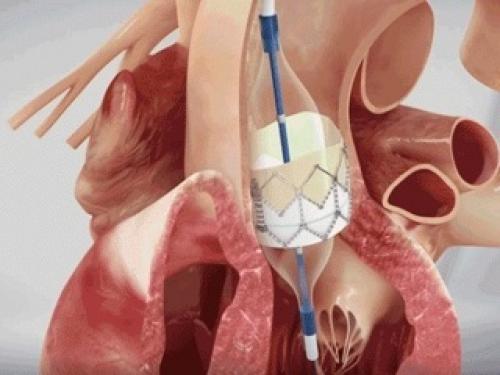
Рекомендации для пациентов с протезированными клапанами сердца. Физические нагрузки после замены клапана
Нередко на замену клапанов отправляют пациентов, у которых до операции присутствовали проявления хронической сердечной недостаточности, ухудшающие переносимость нагрузок и не дающие больным возможности свободно и активно двигаться.
Операция улучшает самочувствие, однако больные часто не представляют, можно ли им увеличивать нагрузки, в каком конкретно режиме это делать и до каких пределов. Чтобы определиться с режимом нагрузок, пациенту лучше всего пройти реабилитационную программу в санатории. Ему будет подобран индивидуальный комплекс физических упражнений, которые он будет выполнять под надзором врача. Постепенно, с учетом динамики, двигательный режим расширится. В результате к окончанию срока реабилитации человек сможет жить полноценной активной жизнью, свободно переносить повседневные и другие нагрузки.
В случае, если больной не планирует проводить реабилитацию в санатории, с вопросами, связанными с физической активностью, ему следует обращаться к кардиологу. У врача можно уточнять любые вопросы: возможность заниматься теми или иными видами спорта, поднимать тяжести, управлять автомобилем и т.д.
В первые недели, в период восстановления после операции, контролировать степень нагрузок очень важно. Необходимо проявлять активность в такой степени, чтобы это, с одной стороны, не перегружало сердце, а с другой, не замедляло восстановление и не способствовало развитию осложнений.
Некоторые пациенты мало двигаются по причине того, что планирование нагрузок и выполнение упражнений требуют дисциплины, старания, усилий. Тем, кому заниматься лень, следует помнить, что двигательная активность улучшает прогноз заболевания сердца, тренирует сердечно-сосудистую систему, оказывает общее оздоровительное действие и помогает добиться лучших результатов проведенной операции.
Регургитация. Недостаточность митрального клапана
Хроническая недостаточность митрального (двустворчатого) клапана может много лет протекать со слабостью, головокружением , одышкой или совсем без симптомов. Пациенты способны выдерживать нормальную нагрузку, например проходить несколько километров и подниматься на 2–3 лестничных проёма. На этой стадии порок выявляется случайно при медицинском осмотре. По мере прогрессирования заболевания могут возникать сердцебиения и одышка при физической нагрузке.
. .TAVI рекомендации. Лечение стеноза аортального клапана
Медикаментозного лечения стеноза аортального клапана, способного улучшить исход заболевания, не существует. Многочисленные исследования показали, что статины также не влияют на прогрессирование заболевания. Однако при развитии гипертонии или хронической сердечной недостаточности пациенты должны принимать лекарства, назначенные кардиологом.
Наличие симптомов при стенозе аортального клапана — это показание для хирургического лечения. Операция улучшает качество и повышает продолжительность жизни пациентов с сердечной недостаточностью. Но если снижен градиент давления, то решение о замене клапана принимается по результатам фармакологического стресс-ЭхоКГ. При этой процедуре пациенту одновременно проводят УЗИ сердца и вводят препараты, ускоряющие ритм и силу сокращения сердца. Если градиент давления и фракция выброса не увеличиваются на фоне пробы, то имплантация клапана противопоказана.
Способ лечения подбирает кардиохирургическая бригада индивидуально для каждого пациента. При этом учитывается возраст больного, предполагаемая продолжительность жизни, сопутствующие заболевания, анатомические характеристики клапана и аорты, относительные риски операции и их долгосрочные результаты. Эти факторы врач обсуждает с пациентом и его семьёй, чтобы обосновано выбрать вариант хирургического лечения.
Существуют два основных типа хирургического вмешательства при стенозе аортального клапана: протезирование и имплантация.
Протезирование аортального клапана — это операция на «открытом сердце», которая проводится с помощью аппарата искусственного кровообращения. При этом старый клапан удаляют, а на его место вживляют искусственный протез, который может быть механическим или биологическим.
Транскатетерная имплантация аортального клапана (TAVI) — это малоинвазивная операция, при которой биологический протез доставляют по сосудам. Доступ осуществляется через пункцию бедренной артерии под контролем аортографии и чреспищеводной ЭхоКГ. Клапан проводится через аорту, а затем расправляется баллоном.
После протезирования аортального клапана необходимо принимать непрямые антикоагулянты — разжижащющие кровь препараты. Их назначают пожизненно пациентам с механическими протезами и на 3–6 месяцев при биологических протезах. Особенно важно принимать антикоагулянты пациенткам с механическим клапаном при беременности, чтобы избежать возможных осложнений.
Пациенты после TAVI должны принимать антиагреганты, или противотромботические препараты: Клопидогрел от 3 до 6 месяцев, а затем Аспирин пожизненно. После большой операции назначают сильные препараты, разжижающие кровь, а после малоинвазивной TAVI — более слабые.
Осложнения после протезирования любыми видами клапанных протезов:
- нарушение работы протеза;
- тромбоз клапана и тромбоэмболия в сосуды большого круга кровообращения;
- кровотечение;
- протезный эндокардит (воспаление клапана и тканей вокруг протеза).
Самое частое осложнение после операции — это тромбоз клапана. Так, при проведении мультиспиральной компьютерной томографии грудной клетки тромбоз обнаруживают в 5–10 % случаев. Тромбоэмболия в сосуды головного мозга с развитием ишемического инсульта возникают намного реже: примерно в 2,5 % случаев в течение первого месяца после операции. Развитие этих осложнений зависит от многих факторов, например индивидуальных особенностей организма, опыта хирургической команды и приверженности пациента к лечению.
Риоцигуат. Фармакокинетика
Риоцигуат быстро всасывается, Cmaxв плазме крови достигается через 1-1.5 ч после приема внутрь. Всасывание риоцигуата происходит на всем протяжении ЖКТ, преимущественно в верхних отделах. В дистальных отделах ЖКТ всасывание снижается. Абсолютная биодоступность риоцигуата высокая (94%).
Связывание с белками крови высокое и составляет приблизительно 95%. Основными связывающими компонентами являются альбумин сыворотки крови и альфа1-кислый гликопротеин.
Vdявляется средним, при этом в равновесном состоянии он составляет приблизительно 30 л.
Основным путем метаболизма риоцигуата является N-деметилирование при участии изоферментов CYP1A1, CYP3A4, CYP2C8 и CYP2J2, является , приводящим к образованию его основного циркулирующего метаболита (фармакологическая активность: от 1/10 до 1/3 риоцигуата), который в дальнейшем метаболизируется в фармакологически неактивный N-глюкуронид.
Изофермент CYP1A1 катализирует образование основного метаболита риоцигуата в печени и легких. Этот процесс усиливается полициклическими ароматическими углеводородами, например, содержащимися в дыме от сигарет.
T1/2составляет примерно 7 ч у здоровых добровольцев и около 12 ч у пациентов. Весь риоцигуат (исходный препарат и метаболиты) выводится почками (33-45%) и через кишечник (48-59%). От 4 до 19% введенной дозы выводится в неизмененном виде почками, приблизительно 9-44% - через кишечник.
На основании данных in vitro установлено, что риоцигуат и его основной метаболит являются субстратами для транспортных белков P-gp (Р-гликопротеин) и BCRP (белок резистентности рака молочной железы). Риоцигуат является препаратом с низким клиренсом (системный клиренс равен приблизительно 3-6 л/мин).
Фармакокинетика у особых групп пациентов
У пациентов пожилого возраста (65 лет и старше) отмечалась более высокая концентрация риоцигуата в плазме крови, чем у молодых, при этом показатели AUC были приблизительно на 40% выше у пожилых, главным образом, вследствие кажущегося снижения общего и почечного клиренса.
У пациентов с циррозом печени, сопровождающимся печеночной недостаточностью легкой степени (5-6 баллов по шкале Чайлд-Пью, класс А) не отмечалось клинически значимых изменений действия препарата. У пациентов с циррозом печени, сопровождающимся умеренной печеночной недостаточностью (7-9 баллов по шкале Чайлд-Пью, класс В), средняя AUC риоцигуата увеличивалась на 50-70% в сравнении со здоровыми добровольцами из группы контроля. Применение риоцигуата у пациентов с печеночной недостаточностью тяжелой степени (10-15 баллов по шкале Чайлд-Пью, класс С) противопоказано, поскольку клинические данные для таких пациентов отсутствуют.
У пациентов с почечной недостаточностью в сравнении с пациентами с нормальной функцией почек, средние величины нормализованного по дозе и интенсивности действия риоцигуата были выше. Соответствующие показатели для основного метаболита были выше у пациентов с почечной недостаточностью в сравнении со здоровыми добровольцами. У пациентов с КК 80-50 мл/мин, 49-30 мл/мин и менее 30 мл/мин концентрация риоцигуата в плазме крови (AUC) увеличивалась на 43%, 104% или 44%, соответственно. Нет данных для пациентов с КК
Поскольку риоцигуат обладает высокой степенью связывания с белками плазмы крови, возможность выведения его с помощью диализа представляется маловероятной.
Не выявлено существенных различий эффективности риоцигуата в зависимости от пола, этнической группы или массы тела пациента.