Безопасное лечение боли в амбулаторных условиях: выбор препарата
- Безопасное лечение боли в амбулаторных условиях: выбор препарата
- Неврологические боли в руке лечение. Клинические проявления
- Обезболивающие при неврологических болях. Местное лечение невропатических болевых синдромов
- Неврологические боли в ногах. Классификация и стадии развития невропатии
- Лестница обезболивания воз. Лекарственная терапия хронической онкологической боли
- Чем снять неврологические боли в спине. Лечение болей в спине
- Мазь от нейропатической боли. Фармакотерапия нейропатической боли в спине
- Какие обезболивающие при нейропатической боли. Лечение нейропатической боли
Безопасное лечение боли в амбулаторных условиях: выбор препарата
У парацетамола IC50(концентрация, необходимая для 50-процентного ингибирования ЦОГ) для ЦОГ-2 выше, чем у ибупрофена, на 85% и ниже, чем у ацетилсалициловой кислоты, на 52%. Это означает, что противовоспалительное действие парацетамола выражено менее, чем у ибупрофена, но более в сравнении с салицилатами. А вот его влияние на конституциональную ЦОГ-1 примерно в четыре раза меньше, чем у ибупрофена, и в 10 раз, чем у ацетилсалициловой кислоты. Это отражается на индексе IC50 для ЦОГ-2/ЦОГ-1. Для парацетамола он составляет 7,4, для ибупрофена - 15, для ацетилсалициловой кислоты - 166.
Тем не менее этот индекс, по нашему мнению, не должен абсолютизироваться, поскольку одинакового его значения, например 0,1, можно достичь как при малых концентрациях (ЦОГ-2, к примеру, - 0,01, а ЦОГ-1 - 0,1 мкг/мл), так и при чрезвычайно высоких (для ЦОГ-2 она может быть равна 100, а для ЦОГ-1 - 1000 мкг/мл). В первом случае препарат обладает противовоспалительными свойствами, поскольку уже в малых концентрациях подавляет провоспалительную ЦОГ-2. Наличие подобной активности во втором случае у лекарственного средства сомнительно, так как оно подавляет воспалительный процесс в больших концентрациях, следовательно, его надо применять в больших дозах. При последнем варианте гарантий равной безопасности лекарств с одинаковым индексом ЦОГ-2/ЦОГ-1 дать конечно же невозможно. Столь же критически следует подходить и к проблеме эффективности/безопасности лекарств, обладающих разными соотношениями ЦОГ-2/ЦОГ-1. Так, для пироксикама это соотношение равно 250, в то время как для ацетилсалициловой кислоты - только 166. На этом основании последнюю следовало бы считать в полтора раза безопасней, однако на самом деле это далеко не так.
Неврологические боли в руке лечение. Клинические проявления
Синдром карпального канала проявляется болью, онемением, парестезиями и слабостью в руке, кисти. Боль и онемение распространяются на ладонную поверхность большого, указательного, среднего и 1/2 безымянного пальца, а также на тыльную поверхность указательного и среднего пальца. Вначале симптомы возникают при выполнении каких–либо действий с использованием кисти (работа за компьютером, рисование, вождение), затем онемение и боль появляются и в состоянии покоя, иногда возникают ночью.Для верификации диагноза синдрома карпального канала предлагаются следующие тесты.Тест Тинеля: постукивание неврологическим молоточком по запястью (над местом прохождения срединного нерва) вызывает ощущение покалывания в пальцах или иррадиацию боли (электрический прострел) в пальцы руки (рис. 2). Боль может ощущаться также в области постукивания. Положительный симптом Тинеля обнаруживается у 26–73% пациентов с синдромом карпального канала .Тест Дуркана: сдавление запястья в области прохождения срединного нерва вызывает онемение и/или боль в I–III, половине IV пальцах руки (как при симптоме Тинеля).Тест Фалена: сгибание (или разгибание) кисти на 90 градусов приводит к онемению, ощущению покалывания или боли менее чем за 60 секунд (рис. 3). У здорового человека также могут развиться подобные ощущения, но не ранее, чем через 1 минуту.Оппозиционная проба: при выраженной слабости тенара (которая наступает на более поздней стадии) пациент не может соединить большой палец и мизинец (рис. 4); либо врачу (исследователю) удается легко разъединить сомкнутые большой палец и мизинец пациента.
Обезболивающие при неврологических болях. Местное лечение невропатических болевых синдромов
Баринов А.Н.
Невропатическая боль (НБ) является одним из самых распространенных видов боли в неврологической практике и достаточно сложно поддается лечению. Наиболее часто НБ доминирует в клинической картине при полиневропатии (в первую очередь – диабетической, алкогольной, хронической воспалительной демиелинизирующей и т.п.), тригеминальной и постгерпетической невралгии, комплексном регионарном болевом синдроме. Однако весь спектр неврологических заболеваний, при которых возникает НБ, намного шире.
НБ может возникать при поражении периферических нервов (периферическая НБ) или участка выше дорзального ганглия, а также проводников болевой чувствительности на уровне спинного или головного мозга (деафферентационная – центральная НБ). Такое разнообразие мест поражений, формирующих НБ, подразумевает очень большой набор неврологической патологии, при которой подобная боль возникает и требует лечения. Невропатический болевой синдром является основной причиной снижения качества жизни больных при многих формах невропатий , как локальных, так и генерализованных (полиневропатий), и может доминировать в их клинической картине .
Традиционно считается, что лечение НБ должно в первую очередь воздействовать на этиологические факторы (например, компенсацию сахарного диабета или выведение из крови токсинов или восполнение недостающих в крови веществ и так далее), однако этиологическая терапия часто не прекращает хроническую НБ. Кроме того, имеется необходимость максимально быстро избавить больного от мучительных болей, что недоступно для этиологической терапии, при которой для этого необходим продолжительный период времени.
В связи с этим современный подход к лечению НБ подразумевает назначение препаратов и нефармакологических методов лечения, воздействующих в первую очередь на патофизиологические механизмы боли независимо от этиологической природы их развития . Однако назначение фармакологических препаратов для симптоматической терапии НБ сопряжено с возникновением целого ряда серьезных побочных эффектов (тошнота, головокружение, атаксия, задержка мочеиспускания,ортостатическая гипотензия и даже лекарственная зависимость), что ограничивает их использование. К тому же анальгетическая эффективность фармакотерапии часто бывает недостаточна. В этой связи весьма перспективными в силу своей безопасности представляются местные методы лечения НБ.
Следует различать истинные местные анальгетики от трансдермальных, так как существует значительное различие между местными и трансдермальными препаратами. И те и другие анальгетики эффективно проникают через кожные покровы, однако препараты местного действия обладают следующими характеристиками:
- оказывают действие только на локальную активность в периферических тканях, например, периферические ноцицепторы в коже;
- их концентрация в крови не достигает уровня, измеряемого лабораторными тестами;
- не имеют системных побочных эффектов;
- не вступают в реакции лекарственного взаимодействия.
Препараты капсаицина
Ключевым направлением в местном лечении хронических дизестезических невропатических болевых синдромов (жгучие, стреляющие боли, парестезии, аллодиния) является десенситизация ваниллоидных рецепторов, играющих ключевую роль в развитии периферической сенситизации терминалей ноцицепторов (т.е. снижения уровня деполяризации мембран аксонов, необходимого для генерации потенциала действия) . Более 150 лет применяются препараты красного жгучего перца , механизм действия которых заключается в селективной стимуляции немиелинизированных С-волокон, вызывающей высвобождение субстанции Р и, возможно, других нейротрансмиттеров из терминалей. Последовательное истощение запасов субстанции Р приводит к уменьшению ноцицептивной афферентации в центральную нервную систему и десенситизации ваниллоидных рецепторов. Местное применение капсаицина (алкалоида жгучего перца) в виде кожных мазей и кремов оказалось эффективным в лечении поверхностных жгучих болей и аллодинии, не вызывая при этом серьезных побочных эффектов при таких патологиях, как диабетическая полиневропатия , постгерпетическая невралгия , болевые дистальные полиневропатии , при послеоперационныхневропатических болевых синдромах . Однако некоторые пациенты были вынуждены прервать терапию в самом начале из-за того, что не могли переносить усиление жжения, которое обычно возникает в первую неделю лечения, а затем регрессирует. Для улучшения переносимости терапии капсаицином в состав крема рекомендуют добавлять глицерина тринитрат – это предотвращает возникновение жжения и потенциирует анальгетический эффект капсаицина .
Неврологические боли в ногах. Классификация и стадии развития невропатии
Попытки систематизировать различные виды нейропатии предпринимались многократно как отечественными, так и зарубежными авторами. Но ни одна из классификаций не удовлетворяет всем потребностям клиницистов. Это связано с тем, что к развитию заболевания приводит множество сложных и до конца не изученных факторов.
По одной из классификаций, нейропатии разделяют на следующие группы:
I. Мононевропатии (поражение одного нерва).
- Травматические мононевропатии — возникают при травмах, ранениях, электротравмах, химических повреждениях.
- Туннельные синдромы — это ущемление нерва при длительном сдавлении и травматизации в костно-мышечных каналах. К ним относятся: синдром карпального канала (сдавление нерва в области запястья), пронаторный синдром (поражение нерва в плече), синдром кубитального канала (в локте), синдром тарзального канала (сдавление большеберцового нерва), синдром ложа Гийона (сдавление глубокой ветви локтевого нерва) и др.
II. Множественные нейропатии (поражение нескольких отдельных нервов).
- Моторная мультифокальная нейропатия с блоками проведения — аутоиммунное заболевание, проявляющееся слабостью мышц стоп и кистей.
- Моторно-сенсорная невропатия с блоками проведения — вызывает поражение не только моторных, но и сенсорных волокон.
- Множественная невропатия при васкулитах.
III. Полиневропатии (множественные поражения нервной ткани).
1. Наследственные полиневропатии: Шарко — Мари — Тута, синдром Руси — Леви, Дежерина — Сотта и др.
2. Приобретённые полиневропатии.
2.1. Аутоиммунные полиневропатии — возникают при сбое в работе иммунной системы (, синдром Миллера — Фишера, хроническая воспалительная демиелинизирующая полинейропатия, парапротеинемические полиневропатии, паранеопластические полинейропатии).
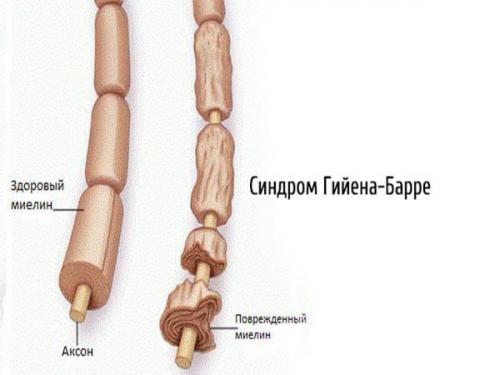
2.2. Метаболические полинейропатии — диабетическая, уремическая, печёночная, при системных заболеваниях. Наиболее часто встречается диабетическая нейропатия.
2.2 Вызванные дефицитом витаминов В1, В6, В12.
2.3 Токсические полинейропатии — вызванная алкоголем, лекарствами, отравлением тяжёлыми металлами. Препараты, способные приводить к нейропатии:
- Оксалиплатин — крайне нейротоксичное средство. Развитие острой нейропатии возникает в 90 % случаев, а хронической — в 50 %. Приём оксалиплатина приводит к жжению, покалыванию, онемению рук, ног и области вокруг рта.
- Таксен (Палитаксел, Доцетаксел ) — вызывает нарушение чувствительности, слабость и боль в мышцах, возможны редкие вегетативные симптомы.
- Препараты на основе алкалоидов барвинка (Винбластин, Винорелбин, Виндезин, Винкристин) — нарушают функции мочевого пузыря и кишечника, влияют на чувствительность в руках и ногах, ухудшают мелкую моторику, приводят к мышечной слабости и резкому снижению артериального давления.
- Бортезомиб — нарушает чувствительность, приводит к боли и вегетативным симптомам.
- Иммуномодулирующие препараты (Талидомид) — провоцирует сенсорные нарушения, преимущественно в нижних конечностях, лёгкие двигательные, желудочно-кишечные и сердечно-сосудистые расстройства .
2.4 Инфекционно-токсические — после гриппа, кори, дифтерии, мононуклеоза, поствакцинальные, при ВИЧ-инфекции, лепре.
IV. Поражения сплетений (шейного, верхнего плечевого, нижнего плечевого, пояснично-крестцового).
V. Вертеброгенные поражения нервных корешков (радикулиты).
Несмотря на многообразие причин, вызывающих полинейропатии, по участкам поражения их можно разделить на два вида:
- Аксональные — вовлечены нервы с наиболее длинными отростками (аксонами), к ним относится большинство токсических полинейропатий, аксональный тип наследственной моторно-сенсорной полинейропатии. Характеризуются мышечными атрофиями. .
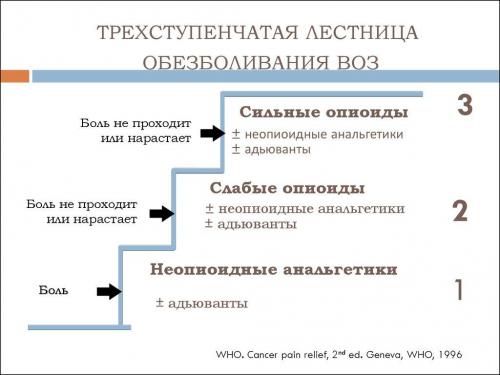
Лестница обезболивания воз. Лекарственная терапия хронической онкологической боли
Основным методом симптоматического лечения хронической боли онкологического генеза является системная фармакотерапия. Принципы медикаментозного лечения хронической боли включают следующие основные положения:
- подход к назначению лечения должен быть индивидуализированным;
- выбор препарата осуществляется в зависимости от патофизиологического типа и ее интенсивности;
- лечение осуществляется «по восходящей» в соответствии с «анальгетической лестницей ВОЗ»;
- преимущество отдается неинвазивным путям введения препаратов (пероральному и трансдермальному) и соответствующим лекарственным формам анальгетиков;
- препараты следует назначать в фиксированное время суток, «по часам», а не «по требованию»;
- препараты следует назначать в адекватных дозах;
- необходимо предотвращать развитие нежелательных эффектов и бороться с ними при их возникновении.
При лечении ноцицептивной боли ВОЗ рекомендует трехступенчатую схему использования анальгетиков («анальгетическую лестницу ВОЗ»). На первой ступени обезболивания, при наличии слабой боли, назначают препараты неопиоидного ряда, ненаркотические анальгетики (парацетамол,метамизол) или НПВП. При усилении боли и недостаточной эффективности ненаркотических анальгетиков и НПВП к ним добавляют сначала слабые (трамадол, кодеин, дигидрокодеин), а затем сильные опиоиды (бупренорфин, морфин, оксикодон, фентанил). Также при наличии тех или иных симптомов или при развитии нежелательных явлений от применения анальгетиков в терапию включаются адъювантные средства.
Чем снять неврологические боли в спине. Лечение болей в спине
Используется несколько методов лечения болей в спине. Невролог выбирает нужный способ, учитывая клинические особенности, уровень подвижности и образ жизни больного. Если болит спина, невролог назначает:
- физиотерапию;
- медикаментозную терапию ;
- ЛФК;
- мануальную терапию ;
- тракцию позвоночника (сухое или водное вытяжение);
- массаж ;
- постизометрическую релаксацию мышц.
Только при отсутствии эффекта и ухудшении состояния специалист прибегает к хирургическим методам.
Рассмотрим вышеописанные методы более подробно.
Наиболее часто задаваемый вопрос – как лечить боль в спине в домашних условиях? Во время приступа до обращения к неврологу нужно максимально расслабить мышцы и быстро снять дома напряжение со спины. Для этого лучше лечь на живот на твердую поверхность, например, на пол. Через пару минут нужно перевернуться на бок и поджать колени к животу. Подобное упражнение снимет напряжение с позвоночника.
Следующий этап – соблюдение постельного режима, использование местных мазей с противовоспалительным эффектом. При острой боли рекомендуется сделать компресс и чередовать холод и тепло.
Обезболивающие лекарства при боли в спине
Если местные средства не облегчают состояние, стоит воспользоваться медикаментами.
При острой боли бригада скорой помощи ставит лечебную блокаду. Подразумевается укол в нервные точки обезболивающих средств. Они быстро расслабляют мускулатуру и снимают спазм.
Хроническую боль в спине снимает курс уколов витаминов В, прием миорелаксантов и нестероидных противовоспалительных препаратов и анальгетиков.
Физиотерапия при боли в спине
Усилить действие медикаментов помогают физиопроцедуры. Наиболее часто в неврологической практике используется:
- лазерная терапия;
- фонофорез;
- электрофорез с анальгетиками;
- УВЧ-терапия;
- магнитотерапия.
Также больные проходят курс акупунктуры, электронейростимуляции.
ЛФК
Врач ЛФК подберет упражнения при боли в спине. Гимнастика и легкая физическая нагрузка снимает напряжение, нормализует кровоток, укрепляет мышечный корсет. К занятиям приступают только во время ремиссии, когда боль отсутствует.
Распространенные упражнения:
- Лежа на спине и прижав лопатки к твердой поверхности, прижать колени к животу. Не отрывая спины, потянуть колени сначала влево, потом вправо.
Мазь от нейропатической боли. Фармакотерапия нейропатической боли в спине
«Неврология / Ревматология. Приложение consilium meducum», 2011, № 1, с. 51-55
Ан.Б.Данилов
Кафедра нервных болезней ФППОВ Первого МГМУ им. И.М.Сеченова
Нейропатическая боль в спине (БС) возникает вследствие поражения нервного корешка. Чаще всего это наблюдается при компрессионной радикулопатии, обусловленной грыжей межпозвоночного диска или стенозом спинномозгового канала. В типичных случаях клиническая картина характеризуется симптомами, которые традиционно описываются какрадикулярные («корешковые») боли: острые «прострелы», иррадиация боли по ходу нервного корешка, ощущение жжения, покалывания в сочетании с симптомами выпадения чувствительности и снижением сухожильных рефлексов . При доказанном болевом радикулярном синдроме стандартное применение традиционных анальгетиков, нестероидных противовоспалительных препаратов (НПВП) и миорелаксантов не всегда эффективно, что негативно влияет на процесс реабилитации и прогноз заболевания. В отличие от неспецифической БС радикулярные боли чаще становятся хроническими, в существенной степени дезадаптируют больных и снижают качество их жизни. Во многих случаях при обнаружении грыжи межпозвоночного диска на магнитно-резонансной томографии проводят неоправданное (не по показаниям) хирургическое лечение, что приводит зачастую к развитию хронической боли в рамках синдрома «неудачной операции на позвоночнике». Таким образом, лечение болевого синдрома при радикулопатии представляется достаточно сложным.
Какие обезболивающие при нейропатической боли. Лечение нейропатической боли
Мультимодальная терапия (например, физические методы, антидепрессанты, противосудорожные препараты, психотерапевтические методы, нейромодуляция, иногда хирургическое лечение)
Успешное лечение нейропатической боли начинается с подтверждения правильного диагноза и лечения излечимых причин (например,,). В дополнение к лекарственным препаратам необходимы мобилизация и физиотерапия для десенсибилизации областей аллодинии и предотвращения трофических изменений, атрофии и анкилоза суставов. С самого начала следует учитывать психологические факторы. Тревога и депрессия должны лечиться надлежащим образом. Если боль сохраняется, может помочь. Когда отсутствует ответ на лечение дисфункции препаратами первой линии, пациентам может быть полезен комплексный подход клинике, специализирующейся на лечении боли.
Несколько классов препаратов являются эффективными (см. Таблицу), но полное облегчение боли маловероятно, и важно установить реалистичные ожидания. Цель фармакологического лечения заключается в уменьшении нейропатической боли, для того чтобы она не была менее изнурительной.
могут принести некоторое облегчение, но, как правило, менее выраженное, чем при острой ноцицептивной боли, их прием ассоциирован с риском развития зависимости; побочные эффекты могут препятствовать адекватному обезболиванию.
Адъювантные анальгетики , такие как антидепрессанты и противосудорожные препараты, наиболее часто используются для лечения нейропатической боли, и их эффективность подтверждается данными рандомизированных исследований (; см. таблицу).
Габапентин — наиболее широко используемое лекарственнре средство для таких целей. Для эффективной анальгезии доза обычно должна быть > 600 мг перорально три раза в сутки, но многие пациенты нуждаются в более высоких дозах. Максимальная доза обычно составляет 1200 мг перорально 3 раза в день.
Прегабалин схож по действию с габапентином, однако обладает более стабильными фармакокинетическими характеристиками; дозировка 2 раза в день так же эффективна, как и дозировка 3 раза в день, что приводит к повышению качества комплаенса. Целевой дозой является по меньшей мере 300 мг/день перорально (например, начальная доза 75 мг два раза в день, увеличенная до 150 мг два раза в день в течение 1 недели). При нейропатических болевых синдромах может потребоваться до 600 мг/сут. Некоторые пациенты, которые не отвечают на лечение габапентином или не переносят его, отвечают на лечение прегабалином и переносят его, и наоборот, не смотря на то, что данные два препарата обладают аналогичным первичным механизмом действия (связывание с альфа-2-дельта лигандом пресинаптических кальциевых каналов), который модулирует ноцицептивную передачу сигналов).
Для трициклических антидепрессантов (амитриптилин, нортриптилин, дезипрамин) основным механизмом действия является блокирование обратного захвата серотонина и норадреналина . Анальгетические дозы (пероральный прием от 75 до 150 мг один раз в день) обычно недостаточны при лечении депрессии или тревоги. Антихолинергические и адренергические побочные эффекты часто ограничивают возможность эффективной дозировки. Вторичные аминные трициклические антидепрессанты (нортриптилин и дезипрамин) имеют более благоприятный профиль побочных эффектов, чем третичные (амитриптилин).
Дулоксетин является ингибитором со смешанным механизмом обратного захвата ( серотонина и норадреналина ), который, по-видимому, может быть эффективным при диабетической нейропатической боли,, костно-мышечных болях (включая) и вызванной химиотерапией нейропатии. Дозы, которые эффективны при депрессии и чувстве тревоги, а также при лечении боли, являются аналогичными.
Эффекты и механизм действия венлафаксина аналогичны таковым у дулоксетина.
Для лечения периферических синдромов можно применять препараты местного действия и лидокаиновые пластыри.