Диагностика и лечение ишемии головного мозга. Диагностика ишемии головного мозга
- Диагностика и лечение ишемии головного мозга. Диагностика ишемии головного мозга
- Чем опасна ишемия головного мозга. Симптомы, степени, последствия и лечение ишемии головного мозга
- Ишемия головного мозга сколько живут. Диагностика хронической ишемии головного мозга
- Препараты для лечения хронической ишемии головного мозга. Новые перспективы медикаментозной терапии хронической ишемии головного мозга с позиций нейровоспаления
- Что нельзя при ишемии головного мозга. Причины изменений в обмене веществ при ишемическом инсульте
Диагностика и лечение ишемии головного мозга. Диагностика ишемии головного мозга
Для выявления опасного заболевания неврологи используют комплексный подход в диагностике. При осмотре врач собирает анамнез, проводит первичное обследование, например, пальценосовую пробу. Для этого больному предлагается встать, выровнять ноги по ширине плеч, развести по сторонам руки, согнув их под углом 90 градусов, закрыть глаза. Далее пациент должен указательным пальцем дотронуться до кончика носа. При развивающейся ишемии контакта двух поверхностей не произойдет, а промахнувшийся палец обязательно укажет в сторону поврежденной доли.
Кроме пальценосовой пробы доктор изучит другие способности больного, например, мимику, реакцию зрачков, симметричность лица, четкость речи и координацию. Вместе с осмотром дополнительно производится сбор необходимых анализов:
- Показатель артериального давления измеряется у врача в кабинете.
- Выявление сосудистого поражения глазного дна проводит офтальмолог .
- Прохождение электрокардиографии для правильной диагностики.
- Допплерография сосудов измеряется в обязательном порядке.
- Электроэнцефалография выявляет неактивные области мозга.
- КТ (компьютерная томография), МРТ (магнитно-резонансная томография) производят углубленное обследование.
- В биохимическом анализе крови оценивается уровень холестерина.
Врачи используют дифференциальные методы диагностики, так как симптоматика патологии схожа с проявлениями других заболеваний инфекционного, аллергического, неврологического и онкологического характера.
Диагностика и лечение ишемии головного мозга
Для выявления опасного заболевания неврологи используют комплексный подход в диагностике.
Осмотр
Врач собирает анамнез, проводит первичное обследование, например, пальценосовую пробу.
Для этого больному предлагается встать, выровнять ноги по ширине плеч, развести по сторонам руки, согнув их под углом 90 градусов, закрыть глаза. Далее пациент должен указательным пальцем дотронуться до кончика носа.
При развивающейся ишемии контакта двух поверхностей не произойдет, а промахнувшийся палец обязательно укажет в сторону поврежденной доли.
Дополнительные методы диагностики
Кроме пальценосовой пробы доктор изучит другие способности больного, например:
- Мимику
- Реакцию зрачков
- Симметричность лица
- Четкость речи
- Координацию
Вместе с осмотром дополнительно производится сбор необходимых анализов:
- Кровь
- Материалы для биопсии
- Имaging-диагностика (МРТ, КТ)
Дифференциальная диагностика
Врачи используют дифференциальные методы диагностики, так как симптоматика патологии схожа с проявлениями других заболеваний:
- Инфекционного характера
- Аллергического характера
- Неврологического характера
- Онкологического характера
Дифференциальная диагностика позволяет отличить ишемию головного мозга от других заболеваний и обеспечивает своевременное и эффективное лечение.
Чем опасна ишемия головного мозга. Симптомы, степени, последствия и лечение ишемии головного мозга
Ишемия головного мозга – это снижение кровотока, вызванное церебральным атеросклерозом (от латинского cerebrum – мозг).
Головной мозг выполняет следующие функции:
обpaбатывает информацию, поступающую из органов чувств;
определяет настроение, создает эмоциональный фон;
Сбой в его работе угрожает жизнедеятельности всего организма. Онемение, как один из симптомов ишемии головного мозга, вызвано тем, что сенсорная информация неправильно обpaбатывается или не передается по нейронам. Таковы же причины временной слепоты. Головной мозг занимается принятием решений, поэтому у больных ХИМ – хронической ишемией мозга – наблюдается заторможенность мыслительных процессов.
Любая патология высшего отдела центральной нервной системы – ЦНС негативно отражается на многих факторах жизнедеятельности. Симптомы могут быть скрыты – это характерно для начальной стадии заболевания. Чем ярче они проявляются, тем сильнее запущен недуг.
Выделяют две формы протекания болезни:
Первая развивается по принципу транзиторной ишемической атаки – ТИА, микроинсульта или приступа острого нарушения мозгового кровообращения – ОНМК. Это транзиторная ишемия, иначе — переходящее нарушение мозгового кровообращения — ПНМК или ишемический инсульт. Причина острого состояния – закупорка кровотока эмболом или запущенная хроническая форма болезни. Последняя, в свою очередь, развивается постепенно по мере сужения кровеносного русла.
Холестериновые бляшшки представляют собой липопротеины нижних пределов плотности. Именно они «душат» органы, вызывая циркуляторную гипоксию. Они могут отрываться от места образования и циркулировать по сосудам. Эмболы могут быть холестериновыми или кровяными. Тромбы опасны возможностью развития воспалительного процесса.
Профилактика ишемии, как и многих других болезней, состоит в соблюдении здорового образа жизни. Нужно по возможности избегать стрессов, не переедать, придерживаться «антихолестериновой» диеты, заниматься спортом, отказаться от алкоголя и курения, бывать на свежем воздухе.
Ишемия головного мозга сколько живут. Диагностика хронической ишемии головного мозга
Диагноз хронической ишемии мозга часто является диагнозом исключения (то есть диагнозом, который ставится после исключения всех остальных причин). Особенно трудна диагностика на ранних стадиях, когда симптомы болезни достаточно неспецифичны и могут маскироваться под депрессией и невротическими расстройствами. Поэтому диагностика всегда комплексная, включает в себя подробный анамнез, различные лабораторные и клинические методы диагностики, консультацию врачей других специальностей и нейропсихологическую диагностику.
Подробный анамнез включает беседу с родственниками или ближайшим окружением больного для выяснения факторов риска, наличия сопутствующих заболеваний, характера прогрессирования болезни.
Исследование неврологического статуса: врач невролог во время осмотра пациента проверяет силу в мышцах, чувствительность на разных участках кожи, рефлексы (при помощи неврологического молоточка), точность движений, устойчивость при стоянии и ходьбе. На основании осмотра врач определяет зоны поражения мозга (топическая диагностика).
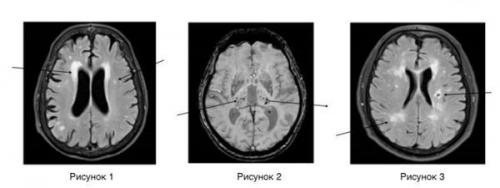
Современные нейровизуализационные методы диагностики - МРТ головного мозга, МР-ангиография (артерии и вены головного мозга ), при необходимости рентгеноконтрастная церебральная ангиография позволяют исключить другие заболевания (опухоль) и подтвердить сосудистый характер нарушений. При МРТ головного мозга выявляются характерные для хронической ишемии мозга изменения:
- лейкоареоз — изменение белого вещества вокруг желудочков головного мозга (на рисунке 1, белое свечение вокруг желудочков);
- лекоэнцефалопатия — поражение белого вещества головного мозга (на рисунке 1 и 3, светлые участки в подкорковом веществе);
- малые инфаркты, ишемические инсульты (рисунок 3);
- множественные микрокровоизлияния (рисунок 2 — темные участки);
- атрофия коры головного мозга.
Существует зависимость между типом и выраженностью морфологических изменений мозгового вещества и стадией заболевания.
Нейропсихологическое обследование позволяет выявить степень выраженности и характер когнитивных и эмоциональных нарушений, определить сохранные функции, на которые можно опереться в последующей нейрокоррекционной работе. Обследование проводится нейропсихологом при помощи специальных заданий: тестов на внимание, память, речь, мышление, двигательную координацию.
УЗИ сосудов шеи и головного мозга позволяет выявить признаки гипертонической ангиопатии: выявляются утолщение стенки сосудов, деформация, изгибы, извитости, снижение скорости кровотока, а также признаки атеросклероза: количество атеросклеротических бляшек, процент стеноза сосудов, степень опасности бляшки (может ли бляшка или её фрагмент оторваться и закупорить сосуд).
ЭКГ, холтеровское мониторирование и суточный мониторинг АД необходимы для определения степени тяжести сердечно-сосудистого заболевания как основного причинного фактора хронической ишемии мозга.
Консультация врачей других специальностей (терапевта, эндокринолога, гастроэнтеролога, нефролога, диетолога) необходимы для своевременного выявления и лечения сопутствующего заболевания.
Общеклинический анализ крови, исследование липидного, углеводного обмена, показателей функции почек (креатинин, мочевина) и печени (билирубин, трансаминазы) необходимы для выявления и коррекции метаболических нарушений.
Препараты для лечения хронической ишемии головного мозга. Новые перспективы медикаментозной терапии хронической ишемии головного мозга с позиций нейровоспаления
Высокая частота инсульта во всем мире требует пересмотра современной доктрины ведения больных с цереброваскулярной патологией. В частности, очевидно, что только агрессивная коррекция факторов риска сосудистой патологии не позволяет гарантированно предотвратить острое нарушение мозгового кровообращения, которое является промежуточной или конечной стадией цереброваскулярной патологии. В связи с этим применение в клинической практике нейропротекторов, к которым относится винпоцетин, является аргументированным решением проблемы повышения толерантности мозговой ткани к гипоксии. Винпоцетин, производное алкалоида винкамина, широко используется во многих странах для лечения цереброваскулярных заболеваний, в том числе хронической ишемии головного мозга (ХИМ). Основной механизм действия препарата традиционно связывают с ингибированием фосфодиэстеразы и потенциалзависимых Na+-каналов. Недавние исследования показали ряд новых терапевтических эффектов винпоцетина, в том числе стимуляцию нейропластичности за счет влияния на мозговой нейротрофический фактор и ингибирования нейровоспаления. Последний механизм реализуется путем воздействия на NF-kB, что подавляет экспрессию NF-kB-зависимых провоспалительных молекул и препятствует формированию NLRP3 инфламмасомы. Эти данные позволяют по-новому оценить эффективность нейропротекторов, используемых для профилактики и лечения цереброваскулярных расстройств.
Что нельзя при ишемии головного мозга. Причины изменений в обмене веществ при ишемическом инсульте
Наиболее быстро у пациентов с ишемическим инсультом в патологический процесс вовлекаются органы пищеварения, дыхания, сердечно-сосудистой и мочевыделительной систем, развивается полиорганная недостаточность. При инсульте страдает центральный регуляторный орган, что приводит к срыву центрального нейрогенного контроля над процессами, происходящими во внутренних органах.
Изменения обмена веществ при инсульте происходят как в результате мощнейшей симпатической стимуляции выброса гормонов (глюкагон, катехоламины, кортикостероиды), так и под действием локальных медиаторов. В результате этой реакции обмен веществ меняется таким образом, чтобы организм мог усваивать питательные вещества в условиях тяжёлой болезни. Это позволяет мобилизировать энергию и субстраты для поддержания воспалительных и иммунных реакций, а также регенерации тканей. При ишемическом инсульте развивается белковая недостаточность, что в конечном итоге приводит к нарушению функции и структуры клеток, а также функции органов.
В условиях повышенного метаболизма важная роль в комплексной интенсивной терапии ишемического инсульта принадлежит обеспечению адекватного питания с помощью ряда методов, отличных от обычного приёма пищи. Значительная часть пациентов с ишемическим церебральным инсультом не способна принимать пищу самостоятельно, что связано со снижением уровня сознания или с нарушением функции глотания. Зачастую единственно возможным способом доставки питательных веществ у таких пациентов является искусственное питание.