Острое нарушение мозгового кровообращения
- Острое нарушение мозгового кровообращения
- Нарушение мозгового кровообращения симптомы. Классификация
- Острое нарушение мозгового кровообращения причины. Этиология, патогенез, клиническая диагностика, дифференциальная диагностика и лечение острых нарушений мозгового кровообращения
- Острое нарушение мозгового кровообращения клинические рекомендации. Краткое описание
- Острое нарушение мозгового кровообращения первая помощь. Первая помощь при остром нарушении мозгового кровообращения
- Острое нарушение мозгового кровообращения протокол. Протокол оказания помощи в острейшем периоде инсульта при поступлении больного в стационар
Острое нарушение мозгового кровообращения
Под действием провоцирующих факторов либо через какое-то время после их воздействия возникают выраженные расстройства в работе мозга. При этом последствия острого нарушения мозгового кровообращения особенно сильны и возникают достаточно быстро по сравнению с ДЭП и другими хроническими проявлениями патологии.
Среди самых распространенных поражений выделяют:
- геморрагический инсульт (кровоизлияние);
- ишемический инсульт (инфаркт мозга);
- транзиторная ишемическая атака (периодические острые расстройства кровообращения).
Кровоизлияние может появиться по причине разрыва сосудов, пораженных атеросклеротическими дегенеративными процессами либо при резких скачках давления, а также травм или врожденных патологий. Кровь изливается в область серого вещества, пропитывает клетки и вызывает сдавливание мозга, что обуславливает быстрое и значительное отмирание клеток коры, подкорки и некоторых отделов мозга. К признакам болезни врачи относят внезапное возникновение головных болей, спутанное сознание, гипоксию, тахикардию. Часто встречаются онемение, потеря подвижности рук или ног, лица, разные размеры зрачков.
Один из диагнозов на основе нарушения мозгового кровообращения — ТИА (транзиторная ишемическая атака). Она проходит вместе с восстановлением кровотока и продолжается до суток, однако это состояние тоже считается острым и опасным для сохранения функций мозга и организма в целом. Симптоматика схожа с другими острыми состояниями: включает онемение частей тела, парез или паралич, эпилептические приступы, слабость в конечностях, трудности в речи, трудности с ориентацией в пространстве, проблемы со зрением и памятью. Также характерные маркеры ТИА — мучительная головная боль, заложенность в ушах, приступы тошноты.
Нарушение мозгового кровообращения симптомы. Классификация
Инсульты делятся на 2 большие группы: ишемические и геморрагические. В зависимости от этиологии первые могут быть кардиоэмболическими (окклюзия обусловлена образовавшимся в сердце тромбом), атеротромботическими (окклюзия вызвана элементами атеросклеротической бляшки) и гемодинамическими (вызванными сосудистым спазмом). Кроме того, выделяют лакунарный инфаркт мозга, вызванный закупоркой церебральной артерии небольшого калибра, и малый инсульт с полным регрессом возникшей неврологической симптоматики в период до 21 дня с момента сосудистой катастрофы.
Геморрагический инсульт классифицируют на паренхиматозное кровоизлияние (кровотечение в вещество головного мозга), субарахноидальное кровоизлияние (кровотечение в подпаутинное пространство церебральных оболочек), кровоизлияние в желудочки головного мозга и смешанное (паренхиматозно-вентрикулярное, субарахноидально-паренхиматозное). Наиболее тяжелое течение имеет геморрагический инсульт с прорывом крови в желудочки.
В течении инсульта выделяют несколько этапов:
- острейший период (первые 3-5 сут.),
- острый период (первый месяц),
- восстановительный период: ранний — до 6 мес. и поздний — от 6 до 24 мес.
Неврологические симптомы, не подвергшиеся регрессу в течение 24 мес. с начала инсульта являются резидуальными (стойко сохранившимися). Если симптомы инсульта полностью исчезают в период до 24 ч с момента начала его клинических проявлений, то речь идет не об инсульте, а о преходящем нарушении мозгового кровообращения (транзиторной ишемической атаке или гипертензивном церебральном кризе).
ОНМК подразделяют на основные виды:
- Преходящее нарушение мозгового кровообращения (транзиторная ишемическая атака, ТИА).
- Инсульт,который подразделяется на основные виды:
- Ишемический инсульт (инфаркт мозга).
- Геморрагический инсульт (внутричерепное кровоизлияние), который включает: внутримозговое (паренхиматозное) кровоизлияние и спонтанное (нетравматическое) субарахноидальное, субдуральное и экстрадуральное кровоизлияние.
- Инсульт, не уточненный как кровоизлияние или инфаркт.
- В силу особенностей заболевания иногда в качестве отдельной разновидности ОНМК выделяют негнойный тромбоз внутричерепной венозной системы (синус-тромбоз).
- Также в нашей стране к ОНМК относят острую гипертоническую энцефалопатию.
Термин “ишемический инсульт” эквивалентен по содержанию термину “ОНМК по ишемическому типу”, а термин “геморрагический инсульт” термину “ОНМК по геморрагическому типу”.
Код по МКБ-10:
- G45 Преходящие транзиторные церебральные ишемические приступы (атаки) и родственные синдромы
- G46* Сосудистые мозговые синдромы при цереброваскулярных болезнях (I60 – I67+)
- 8* Другие сосудистые синдромы головного мозга при цереброваскулярных болезнях (I60 – I67+)
- Код рубрики 160 Субарахноидальное кровоизлияние.
- Код рубрики 161 Внутримозговое кровоизлияние.
- Код рубрики 162 Другое внутричерепное кровоизлияние.
- Код рубрики 163 Инфаркт мозга
- Код рубрики 164 Инсульт, не уточненный как инфаркт мозга или кровоизлияние.
Острое нарушение мозгового кровообращения причины. Этиология, патогенез, клиническая диагностика, дифференциальная диагностика и лечение острых нарушений мозгового кровообращения
Определение 
К инсульту относятся острые нарушения мозгового кровообращения, характеризующиеся внезапным (в течение минут, реже – часов) появлением очаговых неврологических расстройств (двигательных, речевых, чувствительных, координаторных, зрительных, корковых функций, памяти) и/или общемозговых нарушений (изменения сознания, головная боль, рвота и др.), которые сохраняются более 24 часов или приводят к смерти больного в более короткий промежуток времени вследствие причины цереброваскулярного происхождения. Нарушение кровообращения может быть в головном мозге – церебральный инсульт и в спинном мозге – спинальный инсульт.
Эпидемиология
В последние годы отмечается рост распространенности сосудистых заболеваний, в т.ч. острых нарушений мозгового кровообращения. Ежегодно в мире переносят инсульт около 6 млн. человек, а в России – более 450 тыс. Наблюдается увеличение распространенности инсульта у лиц трудоспособного возраста – до 65 лет. Согласно международным эпидемиологическим исследованиям (WorldDevelopmentReport) в мире от инсульта ежегодно умирают 4,7 млн. человек, в России – 230–250 тысяч. В большинстве стран инсульт занимает 2–3 место в структуре общей смертности населения, в нашей стране – второе, уступая лишь кардиоваскулярной патологии. В течение первого года умирают 50% больных, перенесших инсульт. Инсульт занимает первое место, как причина стойкой утраты трудоспособности. Лишь около 20% выживших больных могут вернуться к прежней работе. Таким образом, церебральный инсульт является проблемой чрезвычайной медицинской и социальной значимости.
Факторы риска развития инсульта
1. Артериальная гипертензия (АД > 140/100 мм рт.ст.).
2. Фибрилляция предсердий.
3. Сахарный диабет. 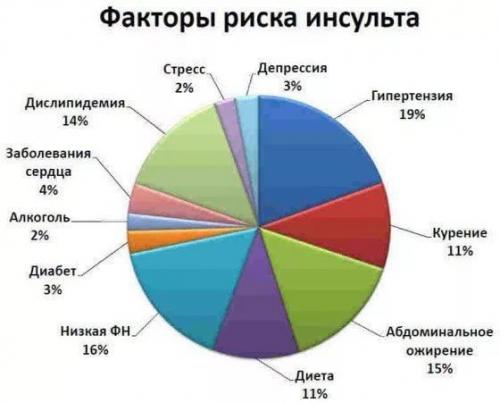
4. Курение (> 20 сигарет в день).
5. Гиперхолестеринемия (> 5,2 ммоль/л).
6. Наличие в анамнезе инсульта или транзиторных ишемических атак.
7. ИБС; атероматоз восходящей аорты; пролапс митрального клапана.
8. Стенозы магистральных артерий головы.
9. Продолжительный прием оральных контрацептивов.
10. Инфекционное заболевание в предшествующую неделю.
Чем больше перечисленных факторов у одного пациента, тем выше степень риска развития инсульта.
Классификация
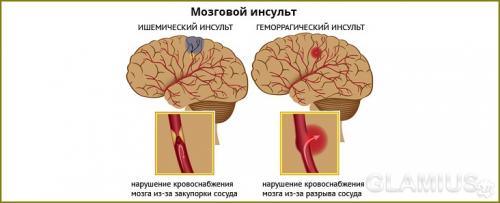 По характеру выделяютдва основных типаинсульт:ишемический– результат внезапного нарушения кровообращения участка мозга и геморрагический- спонтанное (нетравматическое) внутричерепное кровоизлияние. Соотношение ишемического и геморрагического инсультов составляет в среднем 5,0–5,5 : 1, т.е. 80–85% и 15–20% соответственно.Выделяют также малый инсульт, при котором нарушенные функции полностью восстанавливаются в течение первых 3 недель заболевания. Однако такие относительно легкие случаи отмечаются лишь у 10–15% больных инсультом.
По характеру выделяютдва основных типаинсульт:ишемический– результат внезапного нарушения кровообращения участка мозга и геморрагический- спонтанное (нетравматическое) внутричерепное кровоизлияние. Соотношение ишемического и геморрагического инсультов составляет в среднем 5,0–5,5 : 1, т.е. 80–85% и 15–20% соответственно.Выделяют также малый инсульт, при котором нарушенные функции полностью восстанавливаются в течение первых 3 недель заболевания. Однако такие относительно легкие случаи отмечаются лишь у 10–15% больных инсультом.
В течении заболевания выделяют несколько периодов.
Преходящие нарушения мозгового кровообращения (ПНМК)характеризуются внезапным возникновением очаговых неврологических симптомов, которые развиваются у больного с сосудистым заболеванием и продолжаются несколько минут, реже – часов, но не более суток и заканчиваются полным восстановлением нарушенных функций. Особой формой ПНМК является острая гипертоническая энцефалопатия. Чаще острая гипертоническая энцефалопатия развивается у больных злокачественной артериальной гипертонией и клинически проявляется резкой головной болью, тошнотой, рвотой, нарушением сознания, судорожным синдромом, в ряде случаев сопровождается очаговой неврологической симптоматикой. Появление ТИА или малого инсульта указывает на высокий риск повторных и, как правило, более тяжелых ОНМК, поскольку патогенетические механизмы этих состояний во многом сходны и требует проведения профилактики повторных ОНМК.
Временные интервалы развития инсульта представлены в таблице 1.
Острое нарушение мозгового кровообращения клинические рекомендации. Краткое описание
Ассоциация нейрохирургов России
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ВНУТРИСОСУДИСТОЕ ЛЕЧЕНИЕ ИШЕМИЧЕСКОГО ИНСУЛЬТА В ОСТРЕЙШЕМ ПЕРИОДЕ (Москва, 2015)
Клинические рекомендации обсуждены и утверждены на Пленуме Правления Ассоциации нейрохирургов России г. Санкт-Петербург, 16.04.2015 г
Данные клинические рекомендации охватывают основные вопросы лечения ишемического инсульта в острейшем периоде с применением внутрисосудистых рентгенохирургических вмешательств для восстановления проходимости интра- и экстракраниальных артерий.
Острые нарушения мозгового кровообращения по ишемическому типу продолжают оставаться одной из наиболее актуальных медико-социальных проблем в нашей стране, несмотря на большое внимание, уделяемое своевременной профилактике и лечению этого, наиболее частого, типа инсульта. Широкое внедрение методики внутривенной тромболитической терапии при инсульте дает шанс улучшить исходы лечения ишемического инсульта .
Инсульт – это внезапно развившееся острое нарушение мозгового кровообращения, сопровождающееся общемозговыми и/или очаговыми симптомами, длительность проявления которых превышает 24 часа, или степень их выраженности такова, что приводит к смерти больного в более короткий срок. По данным МРТ или КТ выявляются очаги поражения соответствующие бассейну кровоснабжения мозговых артерий и патогенетическому подтипу инсульта, а также признаки подтверждающие кровоизлияние в мозговую паренхиму, систему желудочков мозга, межоболочечные пространства или их сочетание. Типы инсультов – геморрагический инсульт и ишемический инсульт .
Основные подтипы ИИ – атеротромботический, кардиоэмболический, лакунарный, гемодинамический, инсульт по типу гемореологической микроокклюзии.
Транзиторная ишемическая атака (ТИА, преходящее нарушение мозгового кровообращения, ПНМК) – острое нарушение мозгового кровообращения по ишемическому типу, при котором общемозговые и/или очаговые симптомы полностью регрессируют в течение 24 часов.
Малый инсульт – ишемический инсульт, характеризующийся восстановлением нарушенных функций в течение 3 недель от начала инсульта, а также благоприятным прогнозом течения заболевания.
В соответствии с МКБ-10 описываемые патологические состояния относятся к группе «Цереброваскулярные заболевания» и включает раздел «Инфаркт мозга» (I63, за исключением I63.6). В связи с тем, что в острейшем периоде ишемического инсульта не всегда существует окончательная определенность с развитием инфаркта мозга при окклюзии прецеребральных и церебральных артерий вследствие поддержания перфузии головного мозга по коллатералям или ее восстановления в результате медикаментозного или хирургического (внутрисосудистого) вмешательства данные рекомендации так же могут быть ограниченно применены к разделам «Закупорка и стеноз прецеребральных артерий, не приводящие к инфаркту мозга» (I65) и «Закупорка и стеноз церебральных артерий, не приводящие к инфаркту мозга» (I66), а так же «Преходящие транзиторные церебральные ишемические приступы и родственные синдромы» (G45) и «Сосудистые мозговые синдромы при цереброваскулярных болезнях» (G46).
Острое нарушение мозгового кровообращения первая помощь. Первая помощь при остром нарушении мозгового кровообращения
Первая помощь при остром нарушении мозгового кровообращения
Основные признаки (симптомы) острого нарушения мозгового кровообращения (ОНМК):
- Онемение, слабость «непослушность» или паралич (обездвиживание) руки, ноги, половины тела, перекашивание лица и слюноотделение на одной стороне;
- Речевые нарушения (затруднения в подборе нужных слов, понимания речи и чтения, невнятная и нечеткая речь, до полной потери речи);
- Нарушения или потеря зрения, «двоение» в глазах, затруднена фокусировка зрения;
- Нарушение равновесия и координации движений (ощущение «покачивания», проваливания, вращения тела, головокружения», неустойчивая походка вплоть до падения;
- Необычная сильная головная боль (нередко после стресса или физического напряжения);
- Спутанность сознания или его утрата, неконтролируемые мочеиспускание или дефекация.
 При внезапном появлении любого из этих признаков срочно вызывайте бригаду скорой медицинской помощи, даже если эти проявления болезни наблюдались всего несколько минут.
При внезапном появлении любого из этих признаков срочно вызывайте бригаду скорой медицинской помощи, даже если эти проявления болезни наблюдались всего несколько минут.
Алгоритм неотложных действий до прибытия бригады скорой медицинской помощи:
При возникновении ОНМК необходимо следовать инструкции, полученной ранее от лечащего врача, если такой инструкции не было действовать согласно следующему алгоритму:
- Если больной без сознания, положите его на бок, удалите из полости рта съемные протезы (остатки пищи, рвотные массы), убедитесь, что больной дышит;
- Если пострадавший в сознании, помогите ему принять удобное сидячее или полу сидячее положение в кресле или кровати, подложив под спину подушку. Обеспечьте приток свежего воздуха. Расстегните воротничок рубашки, ремень или пояс, снимите стесняющую одежду;
- Измерьте температуру тела больного. Если она 38 градусов Цельсия или более дайте больному 1 г парацетамола (2 таблетки по 0,5 г разжевать, проглотить), (при отсутствии парацетамола других жаропонижающих препаратов не давать!);
- Положите на лоб и голову лед или продукты из морозильника, уложенные в непромокаемые, обернутые полотенцем;
- Если больной ранее принимал лекарственные препараты, снижающие уровень холестерина в крови из группы статинов (симвастатин, ловастатин, флувастатин, правастатин, аторвастатин, розувастатин) дайте больному его обычную дозу и возьмите препарат с собой в больницу;
- Если прибытие скорой помощи задерживается, измерьте больному артериальное давление и если его верхний уровень превышает 220 мм. рт. ст., дайте больному препарат, снижающий артериальное давление, который он принимал раньше;
- Если пострадавшему трудно глотать и у него капает слюна изо рта, наклоните его голову к более слабой стороне тела, промокните стекающую слюну чистыми салфетками;
- Если пострадавший не может говорить или его речь невнятная, успокойте его и ободрите, заверив, что это состояние временное. Держите его за рук на не парализованной стороне, пресекайте попытки разговаривать и не задавайте вопросов, требующих ответа. Помните, что хотя пострадавший и не может говорить, он сознает происходящее и слышит все, что говорят вокруг.
ПОМНИТЕ!
- Что только вызванная в первые 10 минут от начала ОНМК скорая медицинская помощь, позволяет в полном объеме использовать современные высокоэффективные методы стационарного лечения и во много раз снизить смертность от этих заболеваний;
- Что состояние алкогольного опьянения не является разумным основанием для задержки вызова бригады скорой помощи при развитии ОНМК – около 30% лиц внезапно умерших на дому находились в состоянии алкогольного опьянения.
Острое нарушение мозгового кровообращения протокол. Протокол оказания помощи в острейшем периоде инсульта при поступлении больного в стационар
I . В приемном отделении
1. Клинический осмотр:
• Сбор жалоб
• Анамнез заболевания и анамнез жизни с обязательным сбором следующей информации: точное время дебюта острого неврологического дефицита; наличие в прошлом таких событий, как инсульт, инфаркт миокарда, травма, хирургическая операция, кровотечение; наличие коморбидных заболеваний (гипертоническая болезнь, сахарный диабет); прием препаратов (антитромботические, гипогликемические, гиполипидемические, антигипертензивные средства и др. )
• Аллергоанамнез
• Оценка функции легких (ЧДД)
• Оценка функции сердечно-сосудистой системы (АД, пульс)
• Неврологический осмотр с оценкой тяжести неврологического дефицита по шкале NIHSS (общемозговая симптоматика, симптомы менингизма, поражение черепно-мозговых нервов, двигательные расстройства, чувствительные расстройства, зрительные расстройства, нарушения координации, нарушение функции тазовых органов, геминеглект) и оценкой уровня функционального состояния по шкале Ранкин.
2. Измерение следующих показателей: температура тела, ЧДД, АД, пульс.
3. В случае выявления нарушений витальных функций вызов реанимационной бригады по cito!
4. Лабораторная диагностика по cito! :
- Клинический анализ крови с подсчетом тромбоцитов;
- Коагулограмма (протромбиновое время, АЧТВ, МНО) – для пациентов принимающих антикоагулянты;
- Биохимический анализ крови (глюкоза, креатинин)
(развернутый биохимический анализ крови берется в ОАРИТ);
- Тропониновый тест;
- D-димер.
5. ЭКГ в 12 отведениях по cito!
6. Постановка кубитального катетера (16G или 18G).
7. Начать в/в введение в кубитальную вену раствор Рингера 1000 мл (75мл/ч).
8. Транспортировка пациента в отделение лучевой диагностики.
II . В отделении лучевой диагностики:
9. Проводимая нейровизуализация по cito! :
- КТ головного мозга;
- КТ в перфузионном режиме (по показаниям, при подозрении на окклюзию ВСА или М1 сегмента СМА), после получения уровня креатинина в плазме крови и подсчета клиренса креатинина;
- КТ ангиография брахиоцефальных артерий, артерий Виллизиева круга (по показаниям, при подозрении на окклюзию ВСА или М1 сегмента СМА), после получения уровня креатинина в плазме крови и подсчета клиренса креатинина.
10. Транспортировка пациента в ОАРИТ.
III . В ОАРИТ
- Приподнятый головной конец кровати на 30°.
- . Лабораторная диагностика по cito:
- Группа крови, резус фактор;
- Биохимический анализ крови (АСТ, АЛТ, мочевина, мочевая кислота, общий белок, общий билирубин, холестерин, ЛПНП, ЛПВП,
К, Na, Cl);
13. Инструментальные методы обследования, проводимые в течение 24 ч:
- Дуплексное сканирование брахиоцефальных артерий;
- Дуплексное сканирование вен нижних конечностей;
- ЭХОКГ трансторакальная;
- Транскраниальное дуплексное сканирование артерий Виллизиева круга с эмболодетекцией.
14. Консультации специалистов:
- Консультация кардиолога.
15. Проводить мониторинг:
- неврологического статуса с оценкой по шкалам (NIHSS и Ранкин);
- соматического статуса, включающий контроль за функцией сердечно-сосудистой, дыхательной системы и системы гомеостаза (температуры тела, ЧДД, АД, пульс, сатурация О2);
- ЭКГ.
16. При повышении систолического АД>220 мм рт. ст. или диастолического АД>110 мм рт. ст. необходимо:
- Начать в/в введение Brevibloc в дозе 500 мкг/кг в течение 1 мин (нагрузочная доза), затем 50 мкг/кг/мин в течение последующих 4 мин; затем поддерживающая доза — 25 мкг/кг/мин. (противопоказания к введению Brevibloc: выраженная брадикардия (ЧСС менее 50 уд. /мин); СССУ; AV-блокада II и III степени; cиноатриальная блокада II и III степени, бронхообструкция).
- При недостаточном эффекте через 15минут, начать введение:
раствора Adalat 50 мл вводят в/в инфузионно в течение 4–8 ч, со скоростью 6.3–12.5 мл/ч, что соответствует 0.63–1.25 мг Nifedipine/ч.
Контроль АД через 15 мин, при неэффективности:
- начать введение в/в капельно Enalapril в дозе 1.25 мг (1 мл) разведенного на 50 мл 0,9% физиологического раствора со скоростью 1,5–2,5 мл/мин.
Если через 1 ч после введения терапевтический эффект неудовлетворительный, препарат в дозе 1.25 мг (1 мл) может быть введен повторно, а по истечении 6 ч продолжено лечение по обычной схеме (1.25 мг каждые 6 ч). - Рекомендуемый диапазон систолического АД
17. Профилактика флеботромбоза:
- Fragmin 5000 ЕД п/к однократно (использование с осторожностью у пациентов с хронической болезнью почек, клиренс креатинина
У больных после проведения тромболизиса и в течение 24 часов после него, допускается только:
• Пневмокомпрессия нижних конечностей.
18. Назначить:
- антитромботическую терапию (пациентам с ишемическим инсультом или транзиторной ишемической атакой);
- гиполипидемическую терапию (при повышении ЛПНП более 2,5 ммоль/л);
- антигипертензивную терапию (спустя 24 ч от дебюта заболевания, если артериальное давление ниже 220/110 мм рт. ст. ).