Обезболивающие уколы при болях. Содержание статьи:
- Обезболивающие уколы при болях. Содержание статьи:
- Сильные обезболивающие уколы без рецепта. Наиболее часто применяемые обезболивающие средства – парацетамол и НЛП
- Сильные обезболивающие уколы при невралгии. Как облегчить свое состояние самостоятельно
- Обезболивающее уколы для спины. Нестероидные средства против воспаления и боли
- Уколы от боли в спине 3 ампулы. Плюсы и минусы парентерального введения препаратов
- Обезболивающие уколы при болях в почках. Что делать при песке в почках: обзор эффективных методов лечения
- Обезболивающие противовоспалительные уколы. Нестероидные противовоспалительные средства (НПВС) от боли в спине
- Обезболивающие уколы для пожилых людей. Пользователь
Обезболивающие уколы при болях. Содержание статьи:
Лечебная блокада – медикаментозный метод купирования болевого синдрома, а также другой неврологической симптоматики. Такая техника обезболивания применяется более века, за который доказала высокую эффективность. Медикаментозная блокада позволяет избавиться от боли в очень короткий срок и существенно улучшить качество жизни и самочувствие.
Каноны современной медицины диктуют как можно более быстрое купирование боли. Иначе ухудшается психологическое состояние пациента. Это накладывается на имеющуюся симптоматику, многократно ухудшая клиническую картину. Иногда хроническая боль приводит к суициду. Поэтому лечебная блокада получила очень широкое распространение. Она устраняет причину боли с минимальными побочными эффектами и без интоксикации организма.
Медикаментозная блокада имеет непродолжительное обезболивающее действие. Однако, благодаря снятию мышечного спазма и иных симптомов, общее самочувствие улучшается на более долгий срок. Блокады проводят курсами от 2 до 15 уколов, перерыв – 3-4 дня.
Лечебная блокада – это инъекция (укол) лекарственного препарата в очаг боли, в том числе эпидурально.
Медикаментозная блокада обеспечивает трехфазное избавление от боли. Сначала из-за раздражения болевых рецепторов иглой боль усиливается. Затем она стихает до минимального уровня. На третьей фазе достигается терапевтический эффект – боль уходит. Когда препарат перестает действовать, боль возвращается. Однако ее интенсивность снижается вплоть до 50%.
После лечебно-медикаментозной или диагностической блокады рекомендуется снизить двигательную активность области воздействия. Иногда нужна иммобилизация, например, шейным корсетом. В некоторых случаях показан постельный режим.
Сильные обезболивающие уколы без рецепта. Наиболее часто применяемые обезболивающие средства – парацетамол и НЛП
Парацетамол — обезболивающее и жаропонижающее средство, используемое при головных болях, мигрени, ушной и зубной боли, менструальных болях, невралгии, ревматических болях, миофасциальных, костных, послеоперационных и других болях.
Жаропонижающий эффект парацетамола обусловлен угнетением синтеза простагландинов, стимулирующих болевые рецепторы и способствующих образованию лихорадки и отеков. Простагландины, воздействуя на центр терморегуляции в гипоталамусе, повышают температуру тела. В свою очередь, обезболивающий эффект возникает за счет снижения чувствительности болевых рецепторов, что увеличивает так называемый болевой порог, при котором мы чувствуем боль.
Жаропонижающий эффект парацетамола
Обезболивающий эффект парацетамола сохраняется после однократного приема в течение 4-6 часов, жаропонижающий эффект – 6-8 часов.
Нестероидные противовоспалительные препараты обладают обезболивающими, жаропонижающими и противовоспалительными свойствами. К наиболее часто используемым препаратам из этой группы относятся производные пропионовой кислоты — ибупрофен, напроксен, флурбипрофен, кетопрофен.
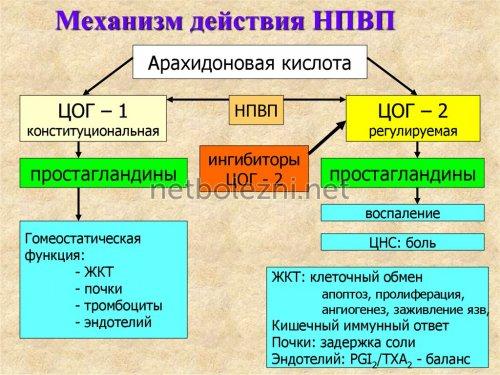
НПВП подавляют активность ферментов циклооксигеназы (ЦОГ-1 и ЦОГ-2) и снижают выработку простагландинов, что приводит к снижению болевых ощущений, а также уменьшению отека и лихорадки. Подавление активности ЦОГ-1 также снижает выработку простагландинов, которые усиливают воспалительный процесс.
Нестероидные противовоспалительные препараты — показания:
- головные боли (в том числе мигрени);
- зубная боль;
- боль в мышцах;
- боль в пояснично-крестцовой области;
- боли в костях и суставах;
- болезненные месячные .
Сильные обезболивающие уколы при невралгии. Как облегчить свое состояние самостоятельно
Иногда болевой синдром настолько сильный, что человек остается в том положении, в котором его застал приступ. В этом случае нужно:
- Лечь на спину на твердой поверхности, можно на полу, подстелив одеяло; если не получается распрямить спину, то нужно принять позу, которая доставляет минимум боли.
- Попросить близких дать таблетку любого обезболивающего препарата (Анальгин, Парацетамол, Диклофенак, Ибупрофен, Найз и др.), все их можно купить в аптеке без рецепта:
- Диклофенак – самый эффективный препарат из группы нестероидных противовоспалительных средств (НПВС); в экстренных случаях лучше использовать ректальные свечи по 100 мг – препарат мгновенно всасывается в прямой кишке и начинает действовать; противопоказан при заболеваниях желудочно-кишечного тракта (ЖКТ), так как подавляет действие веществ, защищающих слизистую ЖКТ от любых нежелательных воздействий;
- Найз (нимесулид) – более современный препарат из группы НПВС, практически не оказывает отрицательного воздействия на ЖКТ, но менее эффективен, чем Диклофенак; при острой боли можно принять таблетку 100 мг;
- Анальгин (метамизол) – обезболивающее средство; при сильной боли можно принять таблетку 500 мг; осторожно: принимать это лекарство часто нельзя, оно дает много побочных эффектов.
- На кожу над болезненным участком нанести любое обезболивающее лекарственное средство для наружного применения: раствор для растирания Меновазин, мазь Диклофенак, гель Пенталгин, эмульгель Вольтарен и др. препараты безрецептурного отпуска:
- Меновазин – раствор для растирания содержит два вещества с местным обезболивающим действием (прокаин, бензокаин) + местное раздражающее и сосудорасширяющее средство ментол; раствор наносят на кожу и втирают 2 – 3 раза в сутки;
- мазь Диклофенак и эмульгель Вольтарен – содержат активное вещество диклофенак, оказывающее местное обезболивающее действие; наносят на кожу над болезненным местом 2 – 3 раза в день;
- гель Пенталгин с активным действующим веществом кетопрофеном из группы НПВС – вспомогательные вещества оказывают раздражающее и сосудорасширяющее действие; наносится на кожу 2 – 3 раза в день.
- Вызвать скорую помощь; врач сделает обезболивающий укол (обычно это инъекционные растворы НПВС) и посоветует, как лучше поступить: вызвать врача на дом или обратиться сразу в специализированную клинику.
Обезболивающее уколы для спины. Нестероидные средства против воспаления и боли
Назначают препараты этой группы при остеохондрозе, грыже межпозвонкового диска, люмбаго (простреле). Принцип действия НПВП — снижение выработки вплоть до полного блокирования гормоноподобных медиаторов воспаления. Именно с этими веществами связано возникновение боли, отека, повышение температуры.
Обезболивающие уколы — часть комплексного лечения, способ облегчения состояния пациента и возвращения ему радости движений.
Быстро достигают болезненного очага НПВП в форме в/в инъекции, так как сразу же поступают в кровеносное русло. Действующие вещества свечей и таблеток сначала попадают в кишечник, затем всасываются в системный кровоток.
Наружные препараты наносят непосредственно над болезненным очагом. Лекарства из мазей и гелей проникают в кожу глубже, чем из кремов. Лучшие НПВП от боли в спине:
| Действующие вещества | Названия инъекционных препаратов | Эффект |
| Диклофенак | Вольтарен, Диклак, Диклогене. | Сильное и быстрое обезболивающее действие. |
| Мелоксикам | Амелотекс, Арторозан, Генитрон, Мелоксикам ДС, Мовалис, Мелбек, Мелофлекс. | Помогает при сильной боли. Со стороны ЖКТ, сердца и других органов мало побочных эффектов. |
| Кеторолак | Кеторол, Кетанов, Долак. | Мощный обезболивающий эффект. |
| Кетопрофен | Кетонал, Фламакс. | Действие, аналогичное другим НПВП. |
Указанные в таблице обезболивающие уколы при болях в спине используют при заболеваниях костно-мышечной системы. Они устраняют мучительные ощущения, но имеют достаточно большой перечень противопоказаний, оказывают серьезные побочные действия. Выход — использовать минимальные и, одновременно, эффективные дозы, сокращать курс лечения.

Уколы от боли в спине 3 ампулы. Плюсы и минусы парентерального введения препаратов
Важное преимущество инфекционных лекарственных форм — высокая биодоступность. Препараты могут быть введены внутримышечно, внутривенно, подкожно, использованы для терапевтических блокад. Независимо от способа применения, большая часть активных ингредиентов проникает в системный кровоток, накапливаясь в нем в максимальной концентрации. В чем еще преимущества лечения поясничного остеохондроза уколами:
- точность дозирования. Врач быстро рассчитывает необходимые конкретному больному суточные и разовые дозировки. Не требуется делать поправки на печеночный метаболизм, трансформацию части компонентов под действием пищеварительных ферментов и едкого желудочного сока;
- минимизация побочных проявлений. Большая распространенность желудочно-кишечных патологий становится препятствием для использования НПВС, глюкокортикостероидов. Их применение в виде инъекций не исключает токсичного воздействия на слизистую желудка, но существенно снижает его интенсивность;
- скорость клинического эффекта. Выраженность болевого синдрома при парентеральном введении обычно снижается через несколько минут.
К плюсам уколов при остеохондрозе поясничного отдела иногда относят их избирательность, то есть воздействие непосредственно на область боли и воспаления. Это утверждение актуально только при введении препаратов в спазмированную мышцу или в участок расположения дисков и позвонков, подвергшихся дегенеративным изменениям. Если инъекция осуществляется внутривенно, внутримышечно, подкожно, то об избирательности говорить не приходится — активные ингредиенты равномерно распределяются по всему организму.
К недостаткам парентерального введения можно отнести травматичность, особенно при включении в терапевтическую схему сразу нескольких инъекционных препаратов.
Существенный минус — необходимость регулярного посещения процедурного кабинета при курсовом лечении в течение 2-3 недель. Вероятность местных или системных побочных проявлений при таком способе введения лекарств значительно выше.
Обезболивающие уколы при болях в почках. Что делать при песке в почках: обзор эффективных методов лечения
В сравнении с камнями песок (микролиты) в почках более мелкий, поэтому вызывает очень слабые симптомы и требует другого подхода к лечению. Песок может выходить сам по себе, и тогда ничего делать не нужно — достаточно регулярно посещать уролога, который назначит лечебную диету и будет наблюдать за течением болезни. Если состояние ухудшается, врачом может быть назначено лечение. Далее рассказываем подробнее о том, чем лечить песок в почках, какие методы наиболее распространены и эффективны.
Общие принципы лечения песка в почках
Если в ходе диагностики было подтверждено, что в почках есть песок, то пациенту необходимо изменить образ жизни. Песок — это смесь, которая еще не приобрела каменистую структуру, и ее переход в камни можно предотвратить. Для этого нужно изменить свои привычки и следовать рекомендациям врача. На начальных стадиях проблема решается быстрее и эффективнее, тогда как с камнями можно справиться в большинстве случаев только хирургически.
Продолжаем нашу тему про песок в почках и чем лечиться при постановке такого диагноза. У терапии в таком случае следующие задачи:
- вывести песок из мочевыделительных органов;
- устранить симптомы, если такие присутствуют;
- предупредить переход песка в камни и его повторное образование.
Лечение начинается с немедикаментозных способов, и они долгое время являются ведущими, поскольку в большинстве случаев помогают справиться с проблемой. При необходимости могут назначаться препараты, которые улучшают мочеиспускание, растворить песок, повысить стабильность мочи.
Лечебная диета
Первое, что нужно делать при песке в почках, — это переходить на лечебное питание. Из рациона должны быть исключены кофе и кофеиносодержащие напитки. Нужно ограничить копчености, маринады, жирные блюда и специи.
Более конкретные рекомендации по диете может дать только уролог на основании анализа мочи, который покажет, какие соли преобладают в песке. Это важно, поскольку одни и те же продукты могут быть полезны при одном виде микролитов и вредны при другом. Основываясь на доминирующей соли, врач подбирает адекватную лечебную диету. Если песок имеет уратное происхождение — поможет ограничение мяса и рыбопродуктов, если оксалатное — отказ от ревеня, щавеля, листовых овощей. При фосфатном песке рекомендован упор на молочные продукты.

Высокожидкостный питьевой режим
Следующее, что важно сделать — это начать соблюдать высокожидкостный питьевой режим. Вода поможет буквально «вымыть» образовавшийся песок из мочевыделительных органов. В день нужно выпивать от 1,7 до 3 л воды. Именно чистой негазированной воды, а не других напитков. Это помогает увеличить диурез (количество мочи, выделяемой за сутки) и понизить концентрацию мочи, что является одним из важных условий для более быстрого выведения песка из почек и профилактики его повторного образования.
Коррекция образа жизни и привычек
Не менее важным условием выведения песка из почек является коррекция образа жизни. Нужно больше двигаться, быть физически активным: заниматься лечебной физкультурой, йогой, плаванием, больше ходить пешком, а вместо лифта пользоваться лестницей. Также для профилактики повторного образования микролитов необходимо отказаться от курения и не злоупотреблять алкоголем .

Контроль мочеиспускания
Рассказывая о том, как лечить песок в мочевом пузыре и почках, важно отметить еще один метод — отслеживание мочеиспускания. Важно следить за тем, чтобы моча отходила регулярно. Это препятствует ее застою, который выступает одним из условий образования песка и камней в почках . Кроме того, при регулярном мочеиспускании снижается избыточная реабсорбция — обратное всасывание мочи, которое не менее вредно при наличии микролитов.
Лекарственная терапия и хирургическое лечение
Если говорить о том, что лучше от песка в почках с точки зрения лекарств, то здесь нельзя дать однозначных рекомендаций. Врач подбирает препараты индивидуально в зависимости от типа микролитов и имеющихся симптомов. Чтобы растворить песок, назначают фитопрепараты и растительные сборы с противовоспалительным, литолитическим, диуретическим и спазмолитическим эффектом. Подбор конкретного препарата происходит с учетом состава песка в почках.
Обезболивающие противовоспалительные уколы. Нестероидные противовоспалительные средства (НПВС) от боли в спине
Нестероидные противовоспалительные средства — группа препаратов, обладающих обезболивающим действием. Механизм действия НПВС заключается в способности этих лекарств блокировать воспаление, препятствуя образованию фермента циклооксигеназы. Циклооксигеназа, в свою очередь, участвует в синтезе простагландинов — веществ, поддерживающих воспаление. За счет этой способности НПВС снижают воспаление, снимают воспалительный отек, обладают жаропонижающем и обезболивающим действием. По этой причине НПВС часто используется в уколах как обезболивающее при болях в спине — в качестве симптоматической и патогенетической терапии.
НПВС обладают серьезными побочными эффектами, так как простагландины в организме имеют и другие, не связанные с воспалением, функции. Наиболее распространенным следствием приема НПВС является лекарственный гастрит или лекарственная язва желудка. Возможно желудочно-кишечное кровотечение. Наиболее серьезным побочным эффектом НПВС считается хроническая почечная недостаточность — длительный прием нестероидных противовоспалительных препаратов приводит к отказу почек. Лечение хронической почечной недостаточности заключается в гемодиализе или пересадке почек. По этой причине НПВС противопоказаны лицам с язвенной болезнью/гастритом, заболеваниями почек.
НПВС рекомендуется применять только в качестве укола от сильной боли в спине , при резком обострении грыжи межпозвонкового диска, при травме, межреберной невралгии. Если боль терпима, лучше воспользоваться местными средствами — мазями, гелями, пластырями, содержащими НПВС. В такой форме они оказывают только локальное действие и не приводят к серьезным побочным эффектам на желудочно-кишечный тракт и почки.
Наиболее распространенные препараты из группы НПВС
- Кеторол (кетопрофен);
- Ксефокам;
- Тексамен;
- Диклофенак;
- Мелоксикам;
- Дексалгин.
Обезболивающие уколы для пожилых людей. Пользователь
С болью встречался каждый человек хоть раз в жизни. Все знают, как некстати она всегда бывает, как выбивает из колеи, разрушает планы. Каждый ищет всегда средство, чтобы поскорее прекратить этот кошмар. И каждого человека имеется свое проверенное средство. На самом деле некоторые обезболивающие препараты не совсем безобидны. Поэтому нельзя хвататься за первое подручное средство от боли. Лучше послушать специалистов.
Разновидности болей
Боли бывают разные.
Специалисты разделяют все боли на две категории:
острая, появляется внезапно обычно вследствие травм, длится недолго;
хроническая, длится долго, возникает как следствие хронического воспаления.
При приеме средств от боли следует учитывать вид ее. В некоторых случаях запрещено употреблять обезболивающие. Например, при острой боли в животе. Так можно завуалировать заболевание, в результате медики не смогут точно диагностировать болезнь.
Механизм действия обезболивающих средств
Когда появляется повреждение тканей или воспаление, по нервным окончаниям идет сигнал в мозг. В поврежденном месте происходит раздражение нервных окончаний. В результате сокращения мышц возникает спазм.
Обезболивающие средства действуют следующим образом:
угнетают нервные импульсы, передающие боль;
успокаивают раздраженные нервные окончания;
снимают спазмы мускул.
В зависимости от видов болей, применяют обезболивающие лекарства.
Разновидности обезболивающих средств
Средства от болей делятся на несколько видов:
Наркотические средства. Они угнетают нервные центры, реагирующие на боль. Как правило, такие лекарства вызывают расслабление, эйфорию, сонливость. Такие средства выдаются только по врачебному рецепту .
Ненаркотические средства. Они не оказывают влияния на нервную систему, не вызывают сонливости, эйфории. Поэтому такие лекарства продаются без рецепта. Они обычно имеют также противовоспалительное и жаропонижающее свойства.
Ненаркотические обезболивающие средства делят на группы:
НПВС (нестероидные средства) имеют противовоспалительное действие, понижают температуру, снимают боль;
Спазмолитики от спазмов;
смешанные препараты устраняют спазмы и боли.
Наркотические препараты не имеются в свободной продаже, поэтому не применяются для самолечения. Самые распространенные препараты – НПВС. Они быстро снимают боль и воспаление, однако имеют множество противопоказаний и побочных действий. Особенно они опасны при язвенных поражениях желудочно-кишечного тракта или при подозрениях на них. Потому что могут вызвать желудочное кровотечение и обострить язвы слизистой желудка и кишечника. Это иногда может привести к летальному исходу.
Ненаркотические обезболивающие средства
К этой группе относится самый популярный препарат Аспирин. Он содержит в составе ацетилсалициловую кислоту. Кроме того, что он снимает боль, он снижает температуру и разжижает кровь. Поэтому его нельзя принимать лицам с пониженной свертываемостью крови. Также он противопоказан при повреждениях слизистой желудка и кишечника. Препарат может вызвать кровотечения.
Также его не дают детям до пятнадцати лет.
Существуют аналоги аспирина:
Упсарин Упса;
Аспирин Кардио;
Аспикор;
Цитрамон;
Тромбо-асс;
Кардио-магнил;
Анопирин.
Парацетамол также входит в группу обезболивающих ненаркотических средств. Он является самым безвредным из препаратов этой группы. Его назначают даже беременным и детям. Но его нельзя принимать бесконтрольно, потому что он оказывает негативное влияние на печень.
Есть аналоги Парацетамола:
Панадол;
Далерон;
Солпадеин;
Панадол Экстра;
Триган-Д;
Колдрекс;
Санидол;
Перфалган;
Мексален;
Медипирин;
Панадол актив.
Самый распространенный из обезболивающих препаратов – Ибупрофен. Он эффективно снимает боль, но относится к НПВС, поэтому его нельзя принимать больным язвой ЖКТ, людям с пониженной свертываемостью крови.
Аналоги ибупрофена:
Нурофен;
Ибусан;
Миг;
Ибуфен;
Адвил;
Педеа;
Бурана;
Ибуклин Юниор .
Дротаверин –известный спазмолитик. Его используют даже при родах. Снимает различные спазмы. Его не назначают детям до шестилетнего возраста, а также кормящим. Иначе лекарство называется Но-шпа.
Кетаролак – самый сильный препарат из этой группы. Его принимают при сильных зубных болях, состояниях после операций. Не назначают детям, не достигшим шестнадцати лет, кормящим матерям, лицам с заболеваниями почек, сердца, желудка.
Диклофенак – нестероидное противовоспалительное средство. Снимает боли при артрозах, артритах, зубной боли.
Аналоги:
Вольтарен;
Ортофен;
Доросан;
Ортофлекс;
Наклофен.
Оксикамы снимают боли при болезнях суставов. Не назначают детям, при язве желудка, при болезнях почек.
Самые вредные обезболивающие препараты
Анальгин считается устаревшим препаратом, вызывает сильные побочные действия. Иногда они даже приводят к летальному исходу. Поэтому он давно уже снят с производства.
Коксибы тоже считаются запрещенными, потому что вызывает множество побочных действий.
Нимесулид советуют заменят другими препаратами, менее токсичными.
Врачи рекомендуют избавляться не от боли, а искать, прежде всего, ее причину. Надо лечить не боль, а заболевание, которое ее вызвало.